Diagnostisch proces
B.1 Toepassen van zorg op afstand
Aanbevelingen
Overweeg samen met de patiënt en op basis van klinisch redeneren om de keuze te maken wel of niet zorg op afstand toe te passen binnen de fysio-/oefentherapeutische behandeling.
Bespreek hierbij de patiëntspecifieke voor- en nadelen van zorg op afstand met de patiënt. Zie module B.4 voor specifieke handvatten om deze beslissing te maken.
Wees terughoudend met de toepassing van zorg op afstand bij patiënten bij wie veiligheid niet gewaarborgd kan worden, zoals bij patiënten met een verhoogd valrisico of bij wie overbelastingsverschijnselen en/of (levens)bedreigende situaties kunnen optreden.
Bespreek de mogelijke patiëntspecifieke risico’s met de patiënt en overweeg de therapie volledig fysiek plaats te laten vinden of neem maatregelen om de veiligheid te waarborgen. Later kan eventueel alsnog gekozen worden voor zorg op afstand.
Pas bij patiënten die hartrevalidatie volgen vanwege coronairlijden of chronisch hartfalen de specifieke aanbevelingen voor digitale zorg toe zoals beschreven in de KNGF-richtlijn Hartrevalidatie 2023 (opent in nieuw tabblad).
Beschrijving
In het algemeen zijn de voordelen en nadelen van zorg op afstand binnen de fysio- en oefentherapie niet groter of kleiner dan de voor- en nadelen van fysieke zorg. Daarom wordt in deze module geen algemene aanbeveling gegeven over het voordeel of nadeel van zorg op afstand. Er worden wel aanbevelingen gegeven over in welke situaties zorg op afstand wel of niet geadviseerd wordt, aangezien de voorkeuren en omstandigheden van patiënten variëren.
Onderbouwing
Aanleiding
Met zorg op afstand wordt bedoeld: alle zorgactiviteiten tussen patiënt en zorgverleners terwijl die zich niet in eenzelfde fysieke ruimte bevinden. Deze richtlijn richt zich specifiek op vormen van zorg op afstand die zorg in de praktijk geheel of gedeeltelijk vervangen, en niet op vormen die een aanvulling zijn op de reguliere behandeling. Uit de knelpuntanalyse bleek dat het onduidelijk was voor welk doel je als therapeut zorg op afstand kunt inzetten. Het is vaak voor zowel de therapeut als de patiënt onduidelijk wat de meerwaarde is vergeleken met een regulier consult in termen van de behandelkwaliteit, inzetbaarheid van technologie en tijd. Ook is niet altijd duidelijk voor welke therapeutische doelen zorg op afstand goed in te zetten is. Daarnaast bleek het onduidelijk hoe de effectiviteit van technologieën voor de inzet van zorg op afstand beoordeeld kan worden; dit is bijvoorbeeld van belang bij de aanschaf van (nieuwe) apparatuur of software. Deze knelpunten leidden tot de volgende uitgangsvragen:
Uitgangsvragen
- Wat is de meerwaarde van het (deels) vervangen van fysieke zorg door zorg op afstand binnen de fysio- en oefentherapie voor patiënten, zorgverleners en de maatschappij?
- Wanneer is zorg op afstand juist niet of in mindere mate toepasbaar?
Conclusies op basis van de literatuur
De resultaten van dit onderzoek zijn gewogen op basis van de grootte van het effect en de bewijskracht en vervolgens gestandaardiseerd geformuleerd. Deze gestandaardiseerde formuleringen zijn internationaal geaccepteerd en doen een uitspraak over de zekerheid van het bewijs dat in een bepaald onderzoek gevonden is (Langendam 2022).
Cruciale uitkomstmaten:
- De evidence is zeer onzeker over het effect van zorg op afstand op fysiek functioneren ten opzichte van fysieke zorg.
Toelichting: Voor de cruciale uitkomstmaat ‘fysiek functioneren’ wordt een niet-klinisch relevant verschil gevonden in het voordeel van zorg op afstand versus fysieke zorg. De bewijskracht is zeer laag. Hierdoor is de evidence -zeer onzeker over het voordeel van zorg op afstand ten opzichte van fysieke zorg op de uitkomstmaat fysiek functioneren.
- De evidence is zeer onzeker over het effect van zorg op afstand op kwaliteit van leven ten opzichte van fysieke zorg.
Toelichting: Voor de cruciale uitkomstmaat ‘kwaliteit van leven’ wordt een niet-klinisch relevant verschil gevonden in het voordeel van zorg op afstand versus fysieke zorg. De bewijskracht is zeer laag. Hierdoor is de evidence zeer onzeker over het voordeel van zorg op afstand op kwaliteit van leven ten opzichte van fysieke zorg.
Belangrijke uitkomstmaten:
- Er zijn geen belangrijke uitkomstmaten vastgesteld.
Rationale van de aanbeveling
De voor- en nadelen van digitale zorg en fysieke zorg wegen gemiddeld genomen tegen elkaar op. Op de cruciale uitkomstmaten wordt geen klinisch relevant verschil aangetoond tussen zorg op afstand en fysieke zorg. Vanuit patiëntperspectief zijn zowel voor- als nadelen te benoemen voor beide behandelvormen. Doordat de voor- en nadelen van beide behandelvormen tegen elkaar op lijken te wegen is het niet mogelijk om voor een van beide vormen een positieve aanbeveling ten opzichte van de andere vorm op te stellen.
De werkgroep doet een conditionele aanbeveling om op basis van patiëntkenmerken en -voorkeuren samen met de patiënt de keuze te maken om fysieke zorg al of niet (deels) te vervangen door zorg op afstand. Specifieke handvatten hiervoor worden gegeven in module B.4.
De werkgroep is van mening dat de gewenste effecten (positieve effecten op fysiek functioneren en kwaliteit van leven) de ongewenste effecten lijken te overtreffen. De economische overwegingen, gezondheidsgelijkheid en kosteneffectiviteit, waarden en voorkeuren van patiënten lijken in het voordeel van zorg op afstand ten opzichte van fysieke zorg. Voor de overige criteria die in het proces van bewijs naar aanbeveling worden gehanteerd (aanvaardbaarheid, haalbaarheid en implementatie) oordeelt de werkgroep dat ze niet- bezwaarlijk of in het voordeel van zorg op afstand zijn. Wel worden er aandachtspunten voor de implementatie van asynchrone vormen van zorg op afstand genoemd.
Concluderend is de evidence onzeker over het positieve of negatieve effect van het inzetten van zorg op afstand als vervanging van fysieke zorg, maar is de werkgroep wel van mening dat de gunstige effecten overheersend zijn, waardoor er een conditionele aanbeveling voor de interventie is geformuleerd. De werkgroep geeft hierin aan dat er rekening moet worden gehouden met patiëntspecifieke voor- en nadelen die in module B.4 aan bod komen.
Literatuur
Om de uitgangsvraag te kunnen beantwoorden is er een systematische literatuuranalyse verricht naar de volgende onderzoeksvraag (PICO):
Wat is de effectiviteit van het (deels) vervangen van fysieke fysio/oefentherapie door zorg op afstand in vergelijking met enkel fysieke zorg, op gebied van fysiek functioneren en kwaliteit van leven?
Relevante uitkomstmaten
De werkgroep achtte de uitkomstmaten fysiek functioneren en kwaliteit van leven cruciaal voor de besluitvorming.
- De werkgroep heeft voor fysiek functioneren en kwaliteit van leven een afkapwaarde gehanteerd van 0,2 gestandaardiseerd gemiddeld verschil (SMD) om het effect als belangrijk te beoordelen (klinisch relevant verschil) (Sawilowsky 2009) .
- De werkgroep richtte zich met betrekking tot de ongewenste effecten specifiek op ongewenste voorvallen, omdat de werkgroep veiligheid van belang achtte voor de besluitvorming.
- Er zijn geen andere belangrijke uitkomstmaten geformuleerd.
Zoekactie van de literatuur
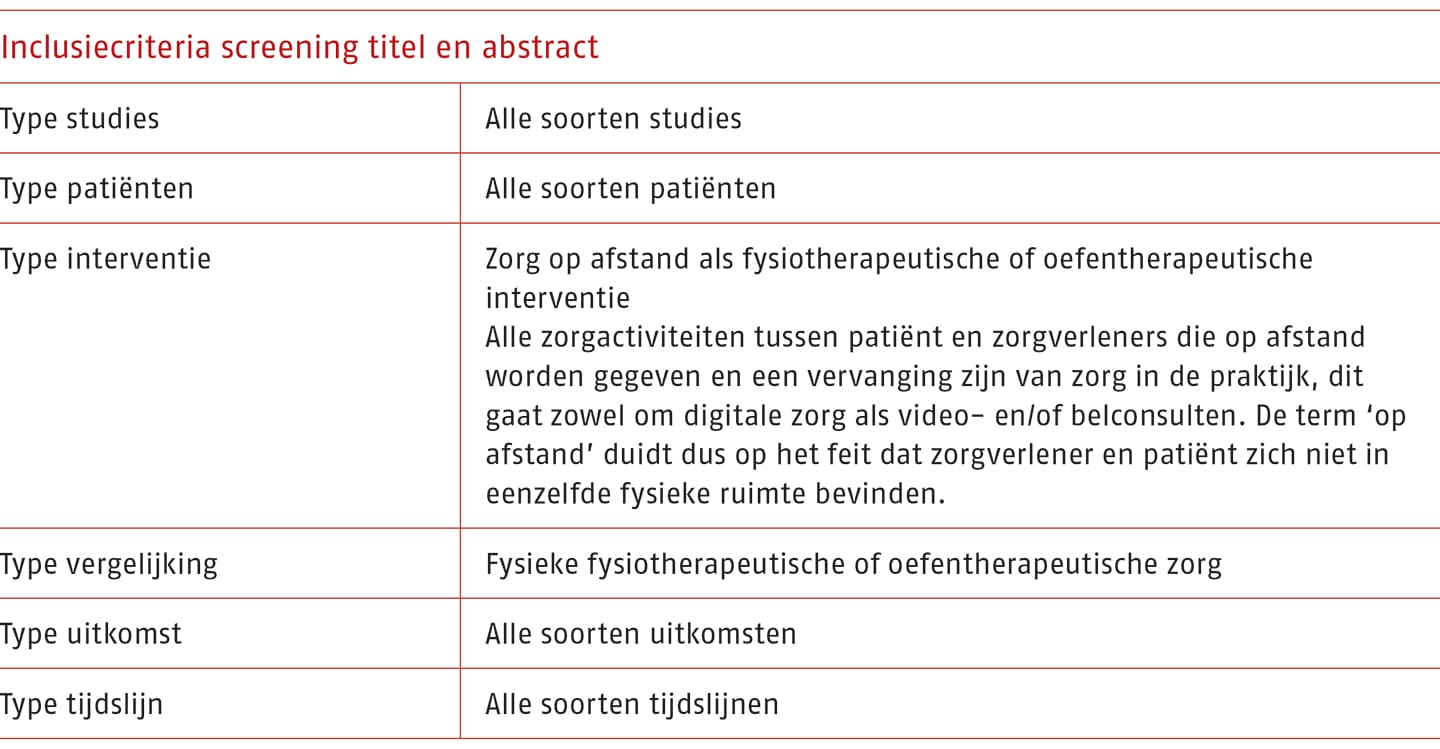
Op 26 augustus 2022 is door onderzoekers [dhr. B. Cijs en dhr. J. van der Heiden, Hogeschool Utrecht], met raadpleging van een informatiespecialist [mevr. A. van der Velden, Hogeschool Utrecht], een systematische zoekactie uitgevoerd in Pudmed en Embase (zie Bijlage B.1-1 (opent in nieuw tabblad) voor de zoekverantwoording). Binnen dit project is ervoor gekozen om verschillende zoekvragen binnen één zoekactie uit te zetten. De systematische zoekactie en de screening op titel en abstract is breed ingestoken om naast gerandomiseerde studies passend bij de zoekvraag van deze module, ook andere relevante studies over digitale fysio- en oefentherapeutische zorg op afstand te vinden ter onderbouwing van de overwegingen en de overige uitgangsvragen.
De volledige systematische zoekactie leverde 3090 unieke artikelen op. Bij de selectie op titel en abstract werden alle studies geïncludeerd waarbij mogelijk sprake was van zorg op afstand als fysiotherapeutische of oefentherapeutische interventie en waarbij een vergelijking gemaakt werd met fysieke fysio- of oefentherapeutische zorg. Na de screening van de titel en het abstract op de inclusiecriteria (zie onderstaande tabel) zijn 2296 artikelen geëxcludeerd.
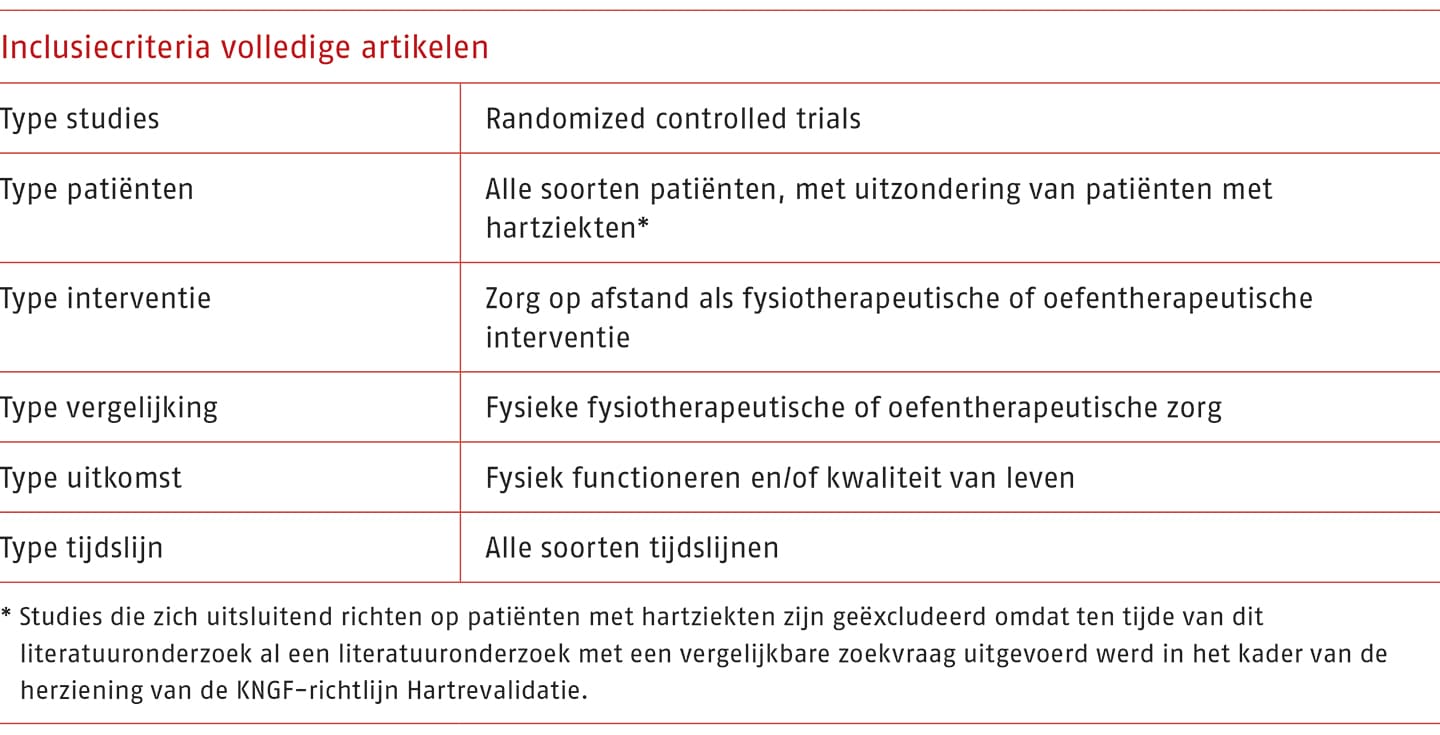
Van 794 artikelen is het volledige artikel gescreend om na te gaan welke artikelen voldeden aan de inclusiecriteria van de zoekvraag van deze module (zie onderstaande tabel). Deze screening op het volledige artikel leverde 24 relevante studies op (Cerdán de las Heras 2021; Dunphy 2021; Tarakci 2021; Saywell 2021; Correira 2022; van de Wiel 2021; Dadarkhah 2021; Santiago 2022; Zanaboni 2016; Moffet 2017; Chen 2017; Bini 2017; Cerdán de las Heras 2022; Odole 2014; Odole 2013; Russel 2011; Piron 2009; Tousignant 2011; Dong 2019; Bettger 2020; Koppenaal 2022; Nelson 2020; Wagner 2022; Cerdán de las Heras 2021). In Bijlage B.1-2 (opent in nieuw tabblad)staat het stroomdiagram van het inclusieproces. De artikelen die op basis van de volledige tekst zijn geëxcludeerd en de reden van exclusie zijn weergegeven in Bijlage B.1-3. (opent in nieuw tabblad) Een deel van deze geëxludeerde studies (n=144) is echter wel gebruikt als relevante literatuur voor de overwegingen van deze of andere modules.
Karakteristieken geïncludeerde studies
De kenmerken van de geïncludeerde studies zijn weergegeven in Bijlage B.1-4. (opent in nieuw tabblad) De 24 ingesloten studies includeerden in totaal 2040 unieke patiënten met verschillende aandoeningen, namelijk longfibrose (n=29), voorstekruisbandreconstructie (n=51), multipele sclerose (n=41), artroscopische rotatorcuffrevisie (n=50), beroerte (n=131), borstkanker (n=127), prostaatkanker (n=70), (aspecifieke) lage rugpijn (n=264), incontinentie (n=35), chronic obstructive pulmonary disease (n=174), totale knie- (n=658) en heupprothese (n=70), sarcoïdose (n=30), knieartrose (n=50) en Parkinson (n=260). De studies zijn uitgevoerd in Denemarken, Verenigd Koninkrijk, Turkije, Portugal, Nieuw-Zeeland, Nederland, Iran, Noorwegen, Australië, Canada, China, Verenigde Staten van Amerika, Nigeria, Italië en Duitsland. In 13 studies bestond de interventie uit gedeeltelijke zorg op afstand (2 of meer sessies fysiek), in de overige 11 studies vond de interventie geheel op afstand plaats. In 8 studies was er tijdens de behandeling sprake van alleen synchroon contact tussen de therapeut en de patiënt, in 2 studies alleen asynchroon contact en in de overige 13 studies was er sprake van zowel synchroon als asynchroon contact. De gemiddelde leeftijd van de patiënten varieerde tussen de 28,4 jaar en 74,1 jaar. Het is onbekend hoe groot het aandeel patiënten met beperkte gezondheidsvaardigheden, beperkte digitale vaardigheden en/of lage sociaal economische status (SES) was binnen de studies. De post-interventiemeting varieerde van één maand tot twee jaar.
De onderzoeken die in het systematische literatuuronderzoek zijn geïncludeerd, beschrijven een verscheidenheid aan fysio- en oefentherapeutische interventies voor zowel de interventiegroep (zorg op afstand) als de controlegroep (reguliere fysieke fysio- of oefentherapie). Zie Bijlage B.1-4 (opent in nieuw tabblad) voor details van deze interventies.
Individuele studiekwaliteit (RoB)
Het risico op vertekening (Risk of Bias, RoB) is door JvdS en BD gescoord met de Cochrane Risk-of-Bias tool (Higgins 2011). Het oordeel op de verschillende items is besproken met JvdS en BD, waarna consensus is bereikt. Een overzicht van de beoordeling van de studiekwaliteit (RoB) per studie is weergegeven in Bijlage B.1-5 (opent in nieuw tabblad)(Risk-of-biastabel).
Effectiviteit en bewijskracht
Zie de ‘Onderbouwing’ bij deze module voor de conclusies op basis van de literatuur. Hieronder volgt een beschrijving van de effectiviteit en de bewijskracht voor de vergelijking(en). Een overzicht van de resultaten wordt weergegeven in de volgende tabel.
Digitale fysio- en oefentherapeutische zorg op afstand vergeleken met reguliere fysieke fysio-en oefentherapeutische zorg
Het effect van digitale fysio- en oefentherapeutische zorg op afstand (interventie) vergeleken met reguliere fysieke fysio- en oefentherapeutische zorg (controle) is beschreven in 24 studies (Cerdán de las Heras 2021; Dunphy 2021; Tarakci 2021; Saywell 2021; Correira 2022; van de Wiel 2021; Dadarkhah 2021; Santiago 2022; Zanaboni 2016; Moffet 2017; Chen 2017; Bini 2017; Cerdán de las Heras 2022; Odole 2014; Odole 2013; Russel 2011; Piron 2009; Tousignant 2011; Dong 2019; Bettger 2020; Koppenaal 2022; Nelson 2020; Wagner 2022; Cerdan de las Heras 2021). Twee van de 24 studies konden niet meegenomen worden in de meta-analyse vanwege ontbrekende resultaten in het artikel . Deze studies zijn geëxcludeerd. Zie Bijlage B.1-6 (opent in nieuw tabblad) voor de forestplots van de uitkomsten op fysiek functioneren en kwaliteit van leven. Hieronder worden de effectiviteit en bewijskracht per uitkomstmaat beschreven.
Fysiek functioneren op de eerste post-interventiemeting
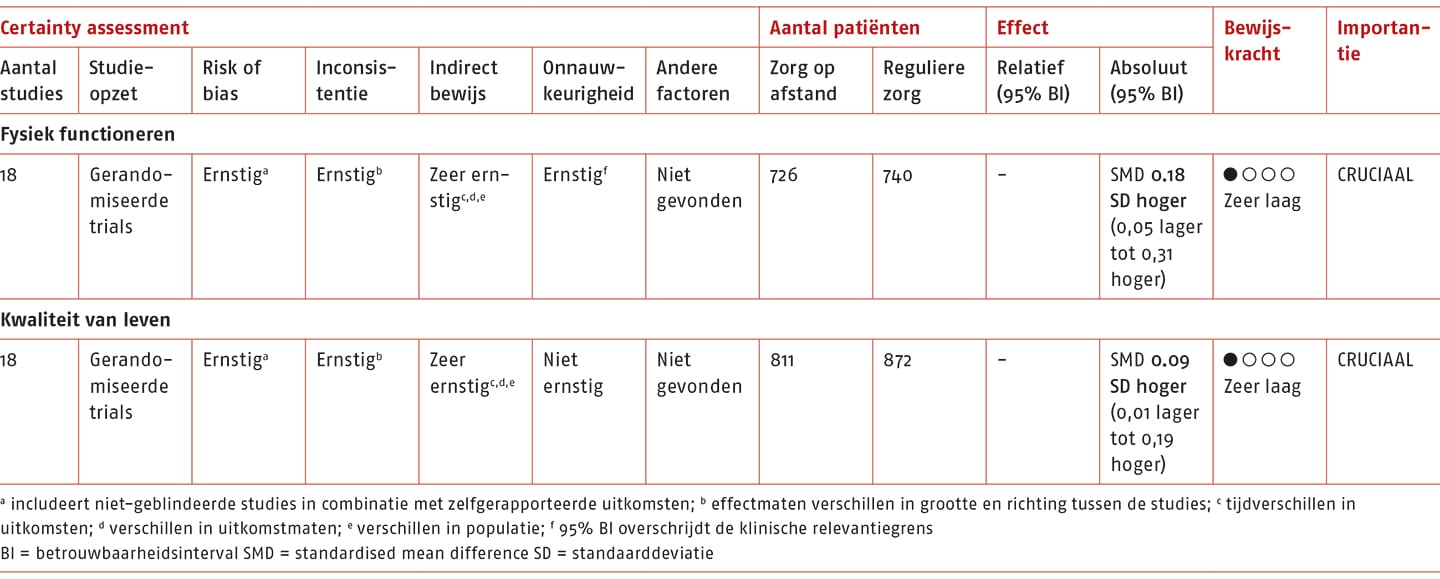
In 18 studies is de effectiviteit gemeten van digitale fysio- en oefentherapeutische zorg op afstand vergeleken met reguliere fysieke fysio- en oefentherapeutische zorg op het fysiek functioneren tijdens de eerste post-interventiemeting (Cerdán de las Heras 2021; Dunphy 2021; Tarakci 2021; Saywell 2021; Correira 2022; Zanaboni 2016; Moffet 2017; Chen 2017; Bini 2017; Cerdán de las Heras 2022; Odole 2013; Russel 2011; Piron 2009; Dong 2019; Bettger 2020; Koppenaal 2022; Nelson 2020; Cerdán de las Heras 2021). Het gestandaardiseerde gemiddelde verschil (SMD) tussen de groepen op de eerste post-interventiemeting was 0,18 punten (95% BI 0,05 tot 0,31; n=1466) in het voordeel van digitale fysio- en oefentherapeutische zorg op afstand. Dit effect overschrijdt niet de vooraf gedefinieerde drempelwaarde voor klinische relevantie. De bewijskracht is met vier niveaus verlaagd tot ‘zeer laag’ gezien de gevonden risk-of-bias (1 niveau), inconsistentie (1 niveau) en indirect bewijs (2 niveaus).
Kwaliteit van leven op de eerste post-interventiemeting
In 18 studies is de effectiviteit gemeten van digitale fysio- en oefentherapeutische zorg op afstand vergeleken met reguliere fysieke fysio- en oefentherapeutische zorg op de kwaliteit van leven tijdens de eerste post-interventiemeting (Cerdán de las Heras 2021; Dunphy 2021; Tarakci 2021; Saywell 2021; van de Wiel 2021; Santiago 2022; Zanaboni 2016; Moffet 2017; Bini 2017; Cerdán de las Heras 2022; Odole 2014; Russel 2011; Dong 2019; Bettger 2020; Koppenaal 2022; Nelson 2020; Wagner 2022; Cerdán de las Heras 2021). De SMD tussen de groepen op de eerste post-interventiemeting was 0,09 punten (95% BI 0,01 tot 0,19; n=1682) in het voordeel van digitale fysio- en oefentherapeutische zorg op afstand. Dit effect overschrijdt niet de vooraf gedefinieerde drempelwaarde voor klinische relevantie. De bewijskracht is met vier niveaus verlaagd tot ‘zeer laag’ gezien de gevonden risk-of-bias (1 niveau), inconsistentie (1 niveau) en indirect bewijs (2 niveaus).
Ongewenste effecten (‘adverse events’)
Vanuit de geïncludeerde RCT’s zijn geen aanwijzingen gevonden voor een verhoogd risico voor ongewenste effecten bij de toepassing van zorg op afstand ten opzichte van fysieke zorg.
Subgroepanalyse
Voor 2 van tevoren geselecteerde subgroepen, namelijk patiënten met heup- of knieartrose en patiënten met COPD, zijn aparte analyses uitgevoerd op de uitkomstmaten. Daarnaast zijn de uitkomsten geanalyseerd van onderzoeken die ofwel gehele zorg op afstand, ofwel gedeeltelijke zorg op afstand boden. In deze subgroepanalyses werden overall geen klinisch relevante verschillen gevonden. De bevindingen moeten, gezien het lage aantal geïncludeerde studies, echter niet overschat worden (zie Bijlage B.1-6 (opent in nieuw tabblad)).
Criteria voor het formuleren van de aanbevelingen
Van bewijs naar aanbeveling
Er zijn internationaal erkende criteria gehanteerd voor het beoordelen van het bewijs dat ten grondslag ligt aan de aanbevelingen. Dit zijn de gewenste effecten, ongewenste effecten, kwaliteit van bewijs, waarden en voorkeuren van patiënten, balans gewenste en ongewenste effecten, economische overwegingen en kosteneffectiviteit, gelijkheid, aanvaardbaarheid en ten slotte haalbaarheid. Deze criteria, evenals de overige overwegingen die de werkgroep formuleerde, bepalen de sterkte van de aanbeveling.
Gewenste effecten
Voor de cruciale uitkomstmaat fysiek functioneren wordt een niet-klinisch relevant verschil gevonden in het voordeel van digitale zorg versus fysieke zorg. Ook voor de cruciale uitkomstmaat kwaliteit van leven wordt een niet-klinisch relevant verschil gevonden in het voordeel van digitale zorg versus fysieke zorg. De werkgroep beoordeelt dat de gewenste effecten van zorg op afstand als fysiotherapeutische of oefentherapeutische interventie ten opzichte van fysieke fysiotherapeutische of oefentherapeutische zorg niet klinisch relevant zijn.
Ongewenste effecten
Vanuit de geïncludeerde RCT’s zijn geen aanwijzingen gevonden voor een verhoogd risico voor ongewenste effecten bij de toepassing van zorg op afstand versus fysieke zorg.
Ook bij de Inspectie voor Gezondheidszorg en Jeugd (IGJ) zijn geen meldingen bekend van incidenten als gevolg van zorg op afstand binnen het fysiotherapeutisch en oefentherapeutisch werkveld. Het is echter mogelijk dat niet alle ongewenste effecten en incidenten gerapporteerd of gemeld worden, waardoor er mogelijk sprake is van onderrapportage.
De werkgroep is van mening dat voor de meeste patiënten binnen de fysio- en oefentherapeutische zorg op afstand toegepast kan worden zonder dat dit aanvullende risico’s op adverse events geeft ten opzichte van fysieke zorg. Er zijn een aantal patiëntengroepen met een mogelijk verhoogd risico tijdens fysio- en oefentherapie op afstand in vergelijking met fysio- en oefentherapie die fysiek begeleid wordt. Dit geldt bij patiënten bij wie de veiligheid niet gewaarborgd kan worden, bijvoorbeeld vanwege een verhoogd valrisico of omdat bij hen overbelastingsverschijnselen en/of (levens)bedreigende situaties kunnen optreden. Dergelijke kenmerken betekenen niet direct dat alle vormen van zorg op afstand onmogelijk zijn, maar per patiënt zal de afweging gemaakt moeten worden of er sprake is van verhoogd risico en of er maatregelen genomen kunnen worden om dit risico te beperken. Belangrijk om hierbij te vermelden is dat het risico op ongewenste voorvallen zowel bij digitale zorg als fysieke zorg bestaat. Bij zorg op afstand moet men hier echter extra alert op zijn. Voor patiënten die hartrevalidatie volgen gelden specifieke aanbevelingen over zorg op afstand. Zie hiervoor de KNGF-richtlijn Hartrevalidatie.
De werkgroep beoordeelt dat de ongewenste effecten van zorg op afstand als fysiotherapeutische of oefentherapeutische interventie ten opzichte van fysieke fysiotherapeutische of oefentherapeutische zorg niet klinisch relevant zijn. Bij twee subgroepen, patiënten met verhoogd valrisico en patiënten bij wie vitale functies tijdens de therapie gemonitord moeten worden, is het risico op adverse events echter redelijk.
Kwaliteit van bewijs
De werkgroep beoordeelt de bewijskracht van de gewenste effecten op de cruciale uitkomstmaten als zeer laag.
De werkgroep beoordeelt de bewijskracht van de ongewenste effecten op de cruciale uitkomstmaten als zeer laag.
Waarden en voorkeuren van patiënten
Uit het systematische literatuuronderzoek kwamen 15 studies waarin gekeken werd naar de patiënttevredenheid bij zorg op afstand versus fysieke zorg. Uit geen van deze studies blijkt een verschil in patiënttevredenheid (Santiago 2022; Cerdán de las Heras 2022; Mobbs 2022; Cerdán de las Heras 2021; van de Winckel 2021; Flynn 2021; Svingen 2021; van de Wiel 2021; Lambert 2017; Hwang 2017; Moffet 2017; Tousignant 2011; Piotrowicz 2010; Piron 2008; Nelson 2020). Bij deze studies is het onbekend welk aandeel van de deelnemers beschikt over beperkte gezondheidsvaardigheden, beperkte digitale vaardigheden en/of lage SES en of deze kenmerken de patiënttevredenheid beïnvloeden.
De werkgroep geeft op basis van ervaringen en inbreng vanuit het patiëntperspectief zowel argumenten voor als tegen zorg op afstand. Als belangrijkste argumenten voor zorg op afstand wordt gegeven: laagdrempelige toegankelijkheid en contact en geen reistijd. Als belangrijkste argumenten voor fysieke zorg wordt gegeven: meer persoonlijke aandacht/vertrouwensband en de meerwaarde van het fysiek in een ruimte gezien worden. De meerwaarde van fysieke consulten wordt in meer detail uitgelegd in module B.2 en module B.3.
Of de genoemde argumenten een rol spelen en hoe zwaar ze meewegen is sterk afhankelijk van de specifieke context en voorkeuren van de individuele patiënt. Belangrijke oorzaken voor de variatie tussen patiënten zijn: digitale vaardigheden van de patiënt, gezondheidsvaardigheden, type gezondheidsprobleem, hulpvraag, therapievorm, en tijd/moeite die het kost om naar praktijk te komen.
De werkgroep beoordeelt dat de patiënten redelijke waarde hechten aan de interventie (zorg op afstand) en dat er veel variatie zit tussen patiënten.
Balans gewenste en ongewenste effecten
De gewenste en ongewenste effecten zijn in balans. Uit de literatuur blijkt namelijk dat er geen duidelijke verschillen zijn tussen zorg op afstand en fysieke zorg wat betreft de gewenste en ongewenste effecten. Aangezien de variatie in mogelijke ongewenste effecten bij en voorkeuren van patiënten echter groot is, kunnen op individueel patiëntniveau wel degelijk de gewenste effecten de ongewenste effecten overstijgen of andersom.
Economische overwegingen en kosteneffectiviteit
In totaal zijn er 7 artikelen gevonden die onderzoek hebben gedaan naar de kosten(effectiviteit) van zorg op afstand. Er zijn géén artikelen gevonden die tijd als uitkomst meegenomen hebben in de analyse. Op verzoek van de werkgroep zijn de kosten hieronder uitgesplitst in de onderdelen kosteneffectiviteit vanuit maatschappelijk perspectief en kosten(verschil) voor de klinische setting/praktijk/zorg. Er zijn geen artikelen gevonden die kosteneffectiviteit onderzoeken vanuit zorg- of patiëntperspectief. Ook zijn geen artikelen gevonden die kosten(verschil) onderzoeken op maatschappelijk- of patiëntniveau. Zorg op afstand in specifieke klinische settingen lijkt lagere maatschappelijke kosten met zich mee te brengen en lijkt kosteneffectiever, al zijn de gevonden verschillen niet statistisch significant (Brouwers 2021b; Kraal 2017b). Aanvullende kosten voor zorg op afstand in verschillende specifieke klinische settingen bleken relatief laag (Farr 2021b; van de Wiel 2021b), lager dan fysieke zorg (Bettger 2020b; de Lima 2022b; Tousignant 2015b) en soms relatief laag, maar hoger dan reguliere zorg door bijvoorbeeld de aanschaf van sensoren (Brouwers 2021b).
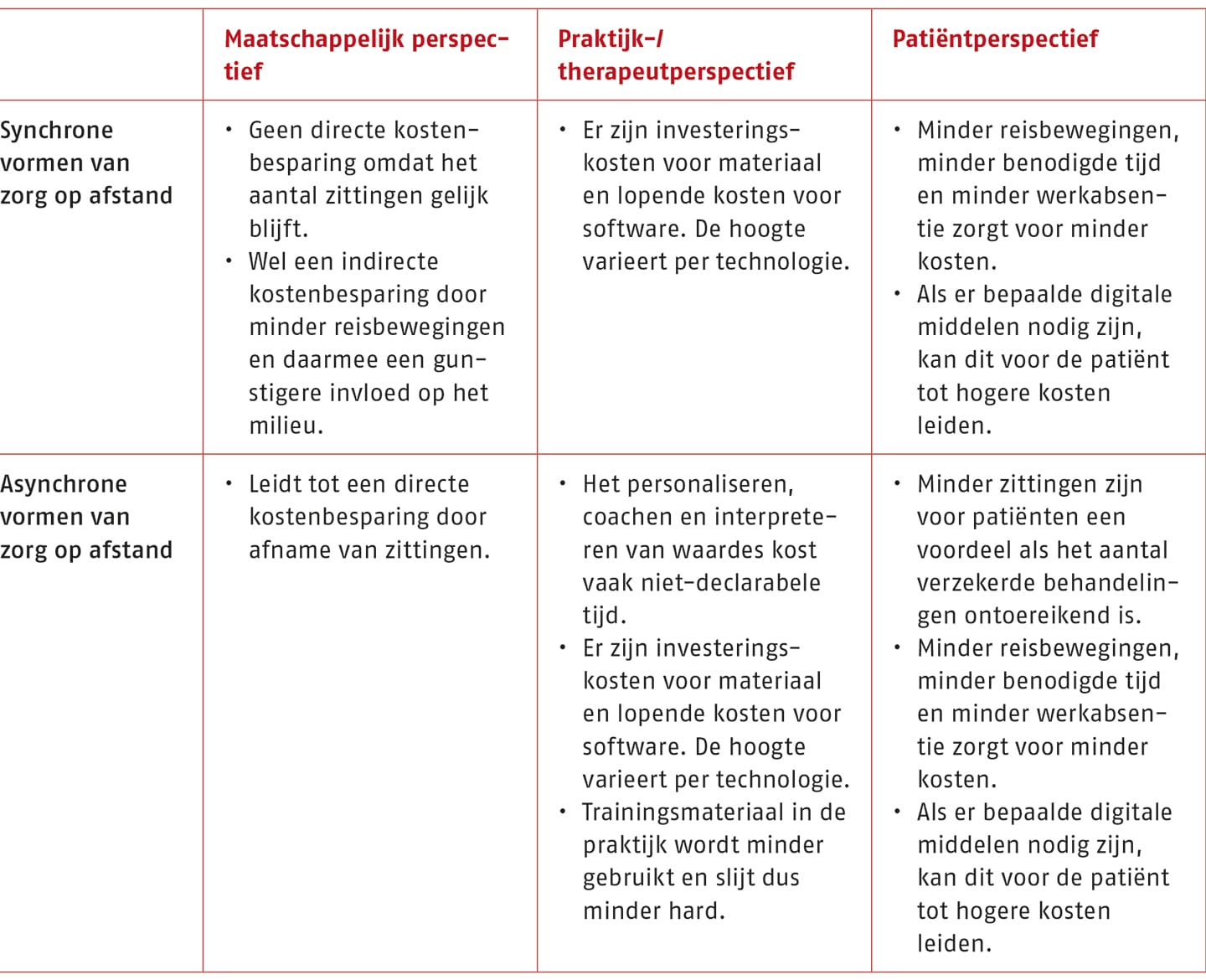
De werkgroep is van mening dat de (mogelijke) kostenbesparing ten gunste kan komen van zowel de maatschappij als de patiënt. Daarmee is het een oplossing voor de uitdaging om de huidige zorg betaalbaar te houden. Voor de therapeut kan het leveren van zorg op afstand soms leiden tot investerings- en lopende kosten, net als die er zijn bij het leveren van fysieke zorg. Daarom worden die investeringen als matig beoordeelt. De financiële voor- en nadelen voor synchrone en asynchrone vormen van zorg op afstand zijn samengevat in onderstaande tabel.
Gelijkheid
Aangezien de balans tussen de gewenste en ongewenste effecten gelijk is, maar sterk afhankelijk van patiëntgerelateerde factoren, is het van belang dat er per patiënt een afweging gemaakt wordt om wel of niet zorg op afstand in te zetten. Voor patiënten die moeite hebben met reizen of voor wie de kosten een reden zijn om zorg uit te stellen neemt zorg op afstand een drempel weg. Dit kan dus voor meer gelijkheid zorgen. Het is echter van belang dat er geen drempel opgeworpen wordt voor patiënten die bij voorkeur fysieke zorg moeten krijgen, bijvoorbeeld vanwege een verhoogd veiligheidsrisico, het ontbreken van de benodigde digitale hulpmiddelen, beperkte digitale vaardigheden of beperkte gezondheidsvaardigheden. Wanneer het ontvangen van fysieke zorg belemmerd wordt, kan dit de ongelijkheid weer vergoten. Dit is mogelijk te ondervangen door bijvoorbeeld fysieke consulten aan huis.
De werkgroep verwacht dat het aanbieden van digitale zorg zal leiden tot een mogelijke toename van gezondheidsgelijkheid, als daarnaast de fysieke zorg ook zonder drempels beschikbaar blijft. De inzet van zorg op afstand is een middel om in de groeiende vraag naar beweegzorg te voorzien.
Aanvaardbaarheid
De aanvaardbaarheid voor de toepassing van zorg op afstand door therapeuten, patiënten en overige stakeholders is afhankelijk van een aantal voorwaardelijkheden. Meerkosten voor therapeuten moeten te dragen zijn (zie tabel), of er moet een oplossing voor worden gezocht met stelselpartijen (overheid en zorgverzekeraars). Ook moet er ruimte blijven om per patiënt te beoordelen of zorg op afstand maatschappelijke of patiëntgerelateerde voordelen heeft.
De werkgroep verwacht dat de aanvaardbaarheid van zorg op afstand varieert.
Haalbaarheid
De haalbaarheid van succesvolle implementatie hangt volgens de werkgroep sterk samen met de aanvaardbaarheid onder met name therapeuten en mogelijk onder patiënten. Daarnaast is een belangrijke voorwaarde dat therapeuten zich competent voelen om zorg op afstand te geven.
Gezien het belang dat vanuit initiatieven als Passende Zorg en het Integraal Zorgakkoord gehecht wordt aan zorg op afstand, heeft de werkgroep er vertrouwen in dat er de komende jaren werk gemaakt wordt van bovengenoemde voorwaardelijkheden voor aanvaardbaarheid.
De implementatie van zorg op afstand wordt door de werkgroep als waarschijnlijk realistisch beoordeeld.
Additionele overwegingen
Uit de interviews die voor dit project uitgevoerd zijn, lijkt de toepassing van zorg op afstand ook een positieve invloed te hebben op eigen-regie, zelfmanagement en therapietrouw. Daarnaast is de werkgroep van mening dat de toepassing van meer digitale zorg een bevorderende factor zou kunnen zijn voor het vergemakkelijken van digitale gegevensuitwisseling tussen zorgverleners, onder voorwaarde dat de patiënt hier toestemming voor geeft.
Aandachtspunten voor implementatie
Het is van belang dat er met stelselpartijen gekeken wordt naar manieren om digitale zorg op afstand met beperkte investeringen voor de therapeut te implementeren. Aangezien de rol van digitalisering in de maatschappij zal toenemen, is enige investering aanvaardbaar.
Daarnaast is het van belang dat zowel therapeuten en patiënten open gaan staan voor zorg op afstand; op dit moment is het nog een relatief kleine groep therapeuten die digitale zorg extensief en structureel toepast. Ook beperkte digitale vaardigheden van therapeuten wordt benoemd als potentiële belemmerende factor voor een succesvolle implementatie. Het is van belang dat therapeuten die onvoldoende digitaal vaardig zijn, geschoold worden in de toepassing van zorg op afstand, zowel in de basisopleiding als via bij- en nascholingen.
Ten slotte is het van belang dat digitale zorg breed beschikbaar en toegankelijk is voor patiënten. Zo moet er bijvoorbeeld rekening gehouden worden met het taalniveau van digitale hulpmiddelen en moet er rekening gehouden worden met mensen die beperkt vaardig zijn in de toepassing hiervan.
Kennislacunes
De geïncludeerde studies binnen deze module geven geen informatie over het aandeel deelnemers met beperkte gezondheidsvaardigheden, beperkte digitale vaardigheden en lage SES. Mogelijk hebben deze factoren invloed op de resultaten. Het is daarom onbekend of de effectiviteit van zorg op afstand gelijk is bij de aanwezigheid van (een van) deze factoren.
- Akl EA, Welch V, Pottie K, Eslava-Schmalbach J, Darzi A, Sola I, Katikireddi SV, Singh J, Murad MH, Meerpohl J,
- Stanev R, Lang E, Matovinovic E, Shea B, Agoritsas T, Alexander PE, Snellman A, Brignardello-Petersen R, Gloss D, Thabane L, Shi C, Stein AT, Sharaf R, Briel M, Guyatt G, Schunemann H, Tugwell P. GRADE equity guidelines 2: considering health equity in GRADE guideline development: equity extension of the guideline development checklist. J Clin Epidemiol. 2017;90:68-75. https://doi.org/10.1016/j.jclinepi.2017.01.017
- Bettger, J. P., Green, C. L., Holmes, D. N., Chokshi, A., Mather, R. C., Hoch, B. T., de Leon, A. J., Aluisio, F., Seyler, T. M., del Gaizo, D. J., Chiavetta, J., Webb, L., Miller, V., Smith, J. M., & Peterson, E. D. (2020). Effects of Virtual Exercise Rehabilitation In-Home Therapy Compared with Traditional Care after Total Knee Arthroplasty: VERITAS, a Randomized Controlled Trial. Journal of Bone and Joint Surgery, 102(2). https://doi.org/10.2106/JBJS.19.00695
- Brouwers, R. W. M., Poort, E. K. J. van der, Kemps, H. M. C., Marle, M. E. V. D. A.-V., Kraal, J. J. (2021). Cost-effectiveness of Cardiac Telerehabilitation with Relapse Prevention for the Treatment of Patients with Coronary Artery Disease in the Netherlands. JAMA Network Open, 4(12). https://doi.org/10.1001/jamanetworkopen.2021.36652
- Cerdán-de-las-Heras, J., Balbino, F., Catalán-Matamoros, D., Løkke, A., Hilberg, O., & Bendstrup, E. (2022). Effect of a Telerehabilitation program in sarcoidosis. Sarcoidosis, Vasculitis, and Diffuse Lung Diseases : Official Journal of WASOG, 39(1), e2022003. https://doi.org/10.36141/svdld.v39i1.12526
- Cerdán-de-las-Heras, J., Balbino, F., Løkke, A., Catalán-Matamoros, D., Hilberg, O., & Bendstrup, E. (2021). Tele-rehabilitation program in idiopathic pulmonary fibrosis—A single-center randomized trial. International Journal of Environmental Research and Public Health, 18(19). https://doi.org/10.3390/ijerph181910016
- Cerdán-de-las-Heras, J., Balbino, F., Løkke, A., Catalán-Matamoros, D., Hilberg, O., & Bendstrup, E. (2021). Effect of a new tele-rehabilitation program versus standard rehabilitation in patients with chronic obstructive pulmonary disease. Journal of Clinical Medicine, 11(1). https://doi.org/10.3390/jcm11010011
- Chen, J., Jin, W., Dong, W. S., Jin, Y., Qiao, F. L., Zhou, Y. F., & Ren, C. C. (2017). Effects of Home-based Telesupervising Rehabilitation on Physical Function for Stroke Survivors with Hemiplegia: A Randomized Controlled Trial. American Journal of Physical Medicine and Rehabilitation, 96(3). https://doi.org/10.1097/PHM.0000000000000559
- Correia, F. D., Molinos, M., Luís, S., Carvalho, D., Carvalho, C., Costa, P., Seabra, R., Francisco, G., Bento, V., & Lains, J. (2022). Digitally Assisted Versus Conventional Home-Based Rehabilitation after Arthroscopic Rotator Cuff Repair. American Journal of Physical Medicine and Rehabilitation, 101(3). https://doi.org/10.1097/PHM.0000000000001780
- Dadarkhah, A., Rezaimoghadam, F., Najafi, S., Mohebi, B., Azarakhsh, A., & Rezasoltani, Z. (2021). Remote Versus in-Person Exercise Instruction for Chronic Nonspecific Low Back Pain Lasting 12 Weeks or Longer: A Randomized Clinical Trial. Journal of the National Medical Association, 113(3). https://doi.org/10.1016/j.jnma.2020.11.016
- Dong, X., Yi, X., Gao, D., Gao, Z., Huang, S., Chao, M., Chen, W., & Ding, M. (2019). The effects of the combined exercise intervention based on internet and social media software (CEIBISMS) on quality of life, muscle strength and cardiorespiratory capacity in Chinese postoperative breast cancer patients:a randomized controlled trial. Health and Quality of Life Outcomes, 17(1). https://doi.org/10.1186/s12955-019-1183-0
- Dunphy, E., Button, K., Hamilton, F., Williams, J., Spasic, I., & Murray, E. (2021). Feasibility randomised controlled trial comparing TRAK-ACL digital rehabilitation intervention plus treatment as usual versus treatment as usual for patients following anterior cruciate ligament reconstruction. BMJ Open Sport and Exercise Medicine, 7(2). https://doi.org/10.1136/bmjsem-2020-001002
- de Lima, A. P., Pereira, D. G., Nascimento, I. O., Martins, T. H., Oliveira, A. C., Nogueira, T. S., Britto, R. R. (2022). Cardiac telerehabilitation in a middle-income country: analysis of adherence, effectiveness and cost through a randomized clinical trial. European Journal of Physical and Rehabilitation Medicine (4), 598–605. https://doi.org/10.23736/S1973-9087.22.07340-3
- Farr, W. J., Green, D., Bremner, S., Male, I., Gage, H., Bailey, S., Speller, S., Colville, V., Jackson, M., Memon, A., Morris, C. (2021). Feasibility of a randomised controlled trial to evaluate home-based virtual reality therapy in children with cerebral palsy. Disability and Rehabilitation, 43(1), 85–97. https://doi.org/10.1080/09638288.2019.1618400
- Higgins JPT, Green S. Cochrane Handbook for Systematic Reviews of Interventions. The Cochrane Collaborations; 2011 [updated March 2011].
- Koppenaal, T., Pisters, M. F., Kloek, C. J. J., Arensman, R. M., Ostelo, R. W. J. G., & Veenhof, C. (2022). The 3-Month Effectiveness of a Stratified Blended Physiotherapy Intervention in Patients With Nonspecific Low Back Pain: Cluster Randomized Controlled Trial. Journal of Medical Internet Research, 24(2). https://doi.org/10.2196/31675
- Kraal, J. J., Marle, M. E. V. D. A.-V., Abu-Hanna, A., Stut, W., Peek, N., Kemps, H. M. C. (2017). Clinical and cost-effectiveness of home-based cardiac rehabilitation compared to conventional, centre-based cardiac rehabilitation: Results of the FIT@Home study. European Journal of Preventive Cardiology, 24(12), 1260–1273. https://doi.org/10.1177/2047487317710803
- Langendam, M.W., Kuijpers, T., Pauline, H., Verstijnen, I., Vernooij, R., Boluyt, N., Hooft, L. (2022). Transparante wetenschappelijke onderbouwing van zorg: ontwikkeling van de GRADE-methode in de afgelopen tien jaar. Ned Tijdschr Geneeskd., 166 (D7019).
- Moffet, H., Tousignant, M., Nadeau, S., Mérette, C., Boissy, P., Corriveau, H., Marquis, F., Cabana, F., Belzile, É. L., Ranger, P., & DImentberg, R. (2017). Patient Satisfaction with In-Home Telerehabilitation after Total Knee Arthroplasty: Results from a Randomized Controlled Trial. Telemedicine and E-Health, 23(2). https://doi.org/10.1089/tmj.2016.0060
- Nelson, M., Bourke, M., Crossley, K., & Russell, T. (2020). Telerehabilitation is non-inferior to usual care following total hip replacement — a randomized controlled non-inferiority trial. Physiotherapy (United Kingdom), 107. https://doi.org/10.1016/j.physio.2019.06.006
- Odole, A. C., & Ojo, O. D. (2013). A Telephone-based Physiotherapy Intervention for Patients with Osteoarthritis of the Knee. International Journal of Telerehabilitation. https://doi.org/10.5195/ijt.2013.6125
- Odole, A. C., & Ojo, O. D. (2014). Is telephysiotherapy an option for improved quality of life in patients with osteoarthritis of the knee? International Journal of Telemedicine and Applications. https://doi.org/10.1155/2014/903816
- Piron, L., Turolla, A., Agostini, M., Zucconi, C., Cortese, F., Zampolini, M., Zannini, M., Dam, M., Ventura, L., Battauz, M., & Tonin, P. (2009). Exercises for paretic upper limb after stroke: A combined virtual-reality and telemedicine approach. Journal of Rehabilitation Medicine, 41(12). https://doi.org/10.2340/16501977-0459
- Russell, T. G., Buttrum, P., Wootton, R., & Jull, G. A. (2011). Internet-based outpatient telerehabilitation for patients following total knee arthroplasty: A randomized controlled trial. Journal of Bone and Joint Surgery, 93(2). https://doi.org/10.2106/JBJS.I.01375
- Santiago, M., Cardoso-Teixeira, P., Pereira, S., Firmino-Machado, J., & Moreira, S. (2022). A Hybrid-Telerehabilitation Versus a Conventional Program for Urinary Incontinence: a Randomized Trial during COVID-19 Pandemic. International Urogynecology Journal. https://doi.org/10.1007/s00192-022-05108-6
- Sawilowsky, Shlomo S. (2009). New effect size rules of thumb. J Mod Appl Stat Met, 8:597-9. DOI: 10.22237/jmasm/1257035100
- Saywell, N. L., Vandal, A. C., Mudge, S., Hale, L., Brown, P., Feigin, V., Hanger, C., & Taylor, D. (2021). Telerehabilitation After Stroke Using Readily Available Technology: A Randomized Controlled Trial. Neurorehabilitation and Neural Repair, 35(1). https://doi.org/10.1177/1545968320971765
- Tarakci, E., Tarakci, D., Hajebrahimi, F., & Budak, M. (2021). Supervised exercises versus telerehabilitation. Benefits for persons with multiple sclerosis. Acta Neurologica Scandinavica, 144(3). https://doi.org/10.1111/ane.13448
- Tousignant, M., Moffet, H., Boissy, P., Corriveau, H., Cabana, F., & Marquis, F. (2011). A randomized controlled trial of home telerehabilitation for post-knee arthroplasty. Journal of Telemedicine and Telecare, 17(4). https://doi.org/10.1258/jtt.2010.100602
- Tousignant, M., Moffet, H., Nadeau, S., Mérette, C., Boissy, P., Corriveau, H., Marquis, F., Cabana, F., Ranger, P., Belzile, É. L., Dimentberg, R. (2015). Cost analysis of in-home telerehabilitation for post-knee arthroplasty. Journal of Medical Internet Research, 17(3). https://doi.org/10.2196/jmir.3844
- van de Wiel, H. J., Stuiver, M. M., May, A. M., van Grinsven, S., Aaronson, N. K., Oldenburg, H. S. A., van der Poel, H. G., Koole, S. N., Retèl, V. P., van Harten, W. H., & Groen, W. G. (2021). Effects of and lessons learned from an internet-based physical activity support program (With and without physiotherapist telephone counselling) on physical activity levels of breast and prostate cancer survivors: The pablo randomized controlled trial. Cancers, 13(15). https://doi.org/10.3390/cancers13153665
- Wagner, L., Hauptmann, B., Hoffmann, A.-K., Jochems, N., Schmeier, B., Schrader, A., Kohlmann, T., & Deck, R. (2022). Evaluation of an individualized, tablet-based physiotherapy training programme for patients with Parkinson’s disease: the ParkProTrain study, a quasi-randomised controlled trial. BMC Neurology, 22(1), 176. https://doi.org/10.1186/s12883-022-02647-9
- Zanaboni, P., Dinesen, B., Hjalmarsen, A., Hoaas, H., Holland, A. E., Oliveira, C. C., & Wootton, R. (2016). Long-term integrated telerehabilitation of COPD Patients: A multicentre randomised controlled trial (iTrain). BMC Pulmonary Medicine, 16(1). https://doi.org/10.1186/s12890-016-0288
- Zorginstituut Nederland. (2021). AQUA-Leidraad (voorheen Leidraad voor kwaliteitsstandaarden). https://www.zorginzicht.nl/ontwikkeltools/ontwikkelen/aqua-leidraad
B.2 Vorm van zorg op afstand
Aanbevelingen
Maak samen met de patiënt een inschatting van welke vormen van zorg op afstand passend zouden kunnen zijn. Zie module B.4 voor specifieke handvatten.
Maak samen met de patiënt een keuze uit de passende vormen van zorg op afstand. Neem daarbij de onderstaande kenmerken van verschillende typen van zorg op afstand en kenmerken van fysieke consulten in overweging:
- Kenmerken van videoconsulten of telefonische consulten
- Kies voor consulten via telefoon of video als je persoonlijk contact met de patiënt wilt hebben, maar het niet noodzakelijk is om in dezelfde ruimte te zijn.
- Videoconsulten hebben vanwege het visuele aspect de voorkeur boven telefonische consulten en zijn met name geschikt voor observeren, informeren en adviseren, instructie, niet-complexe oefentherapie en feedback daarop, evaluatie van de voortgang, monitoring van therapietrouw en behandel-evaluatiemomenten. Videoconsulten kunnen daarnaast ook gebruikt worden voor een werkplekevaluatie of om een indruk te krijgen van de context thuis.
- Overweeg telefonische consulten alleen als het visuele aspect niet gewenst is, of wanneer patiënt of therapeut onvoldoende digitale vaardigheden heeft voor een videoconsult. Telefonische consulten zijn met name geschikt voor monitoring van therapietrouw of een korte evaluatie van de behandelvoortgang of ernst van de klachten.
- Kenmerken van apps/wearables
- Kies voor apps/wearables als de patiënt in staat is om zonder directe supervisie aan therapiedoelen te werken.
- Apps zijn met name geschikt voor informeren en adviseren, instructie, niet-complexe oefentherapie, monitoring van therapietrouw en monitoren van de ernst van de klachten.
- Wearables, al dan niet gekoppeld aan apps, zijn met name geschikt voor monitoring, feedback, coaching, doelen stellen en evalueren.
- Kenmerken van fysieke consulten
- Kies voor fysieke consulten als het meerwaarde heeft om elkaar fysiek te ontmoeten en/of de behandelvorm niet op afstand aangeboden kan worden.
- Fysieke consulten zijn met name geschikt voor het uitvoeren van lichamelijk onderzoek bij het stellen van de fysio/oefentherapeutische diagnose, wanneer observatie op afstand niet toereikend is om een compleet beeld van het beweeggedrag van de patiënt te vormen, gesprekvoering waarin het belangrijk is om lichaamstaal en -houding in zijn volledigheid te observeren, complexe oefentherapie, passieve mobilisatie en andere manuele verrichtingen.
Maak samen met de patiënt een keuze over het aandeel zorg dat op afstand wordt aangeboden en het aandeel dat fysiek wordt aangeboden.
- Start de fysiotherapeutische behandeling op afstand pas als de patiënt fysiek gezien is.
- Bepaal de verhouding tussen fysiek en op afstand behandelen altijd in samenspraak met de patiënt. Zie module B.4.
- Wees flexibel, de keuze voor een bepaalde verhouding kan tussentijds worden veranderd.
- Kies uit verschillende mogelijkheden om zorg op afstand in te richten:
- Eerste consult op afstand, dan vervolg bepalen. Overweeg deze vorm van zorg op afstand alleen voor een screening, eventueel aangevuld met anamnese en het vormen van een initiële hypothese. Bepaal daarna of er een fysiek lichamelijk onderzoek plaats moet vinden. Voordelen zijn dat er snel eerste adviezen meegegeven kunnen worden en bepaald kan worden of fysio-/oefentherapie mogelijk geïndiceerd is, of dat de patiënt bij een collega of andere (zorg)professional beter op zijn plek zit.
- Eerste consult fysiek, dan op afstand. Overweeg deze vorm van zorg op afstand als uit het eerste fysieke consult blijkt dat zorg op afstand het best past bij de voorkeuren en kenmerken van de patiënt en er geen redenen zijn om te kiezen voor fysieke consulten.
- Consulten fysiek en op afstand afgewisseld. Overweeg deze vorm van zorg op afstand omdat positieve aspecten van zorg op afstand en positieve aspecten van fysieke consulten elkaar aanvullen en versterken. Wanneer asynchrone vormen van zorg op afstand worden ingezet, geef dan een terugkoppeling aan de patiënt. Denk aan: de voortgang monitoren, therapietrouw evalueren, positieve feedback geven of doornemen wat de patiënt geleerd heeft uit afgeronde oefeningen en/of modules.
- Bijna gehele behandeltraject fysiek, alleen nazorg op afstand. Overweeg deze vorm van zorg op afstand om in de laatste fase van het behandeltraject de aangereikte handvatten, zoals oefeningen en adviezen, in eigen regie voort te kunnen zetten en dit op afstand te evalueren.
Tips voor verschillende vormen van zorg op afstand
Tips voor consulten via telefoon of video
- Ondersteun de patiënt bij het vinden van een goede positionering van de camera, die past bij het doel van het videoconsult.
- Waarborg aspecten van privacy door zelf gebruik te maken van een afgesloten ruimte en de patiënt te vragen alleen te zijn in de ruimte.
Tips om zorgtechnologie in te zetten als aanvulling op de behandeling
- Overweeg (versleutelde) chat of mail te gebruiken als aanvulling, met name om te coachen, af te stemmen of er een consult ingepland moet worden, of om korte inhoudelijke vragen te beantwoorden.
- Overweeg (versleutelde) chat of mail te gebruiken voor het sturen van educatievideo’s, videoboodschappen, video’s van gefilmde elementen uit fysieke consulten of opnames van videoconsulten als de patiënt dat wenst, om voorlichting en instructie beter aan te laten komen, of als je inschat dat het van meerwaarde is om de directe omgeving van de patiënt te betrekken bij de behandeling.
Onderbouwing
Aanleiding
Met zorg op afstand wordt bedoeld: alle zorgactiviteiten tussen patiënt en zorgverleners terwijl die zich niet in eenzelfde fysieke ruimte bevinden. Deze richtlijn richt zich specifiek op vormen van zorg op afstand die zorg in de praktijk geheel of gedeeltelijk vervangen, en niet op vormen die een aanvulling zijn op de reguliere behandeling. Uit de knelpuntenanalyse (zie de module Auteurs | Ontwikkeling) bleek dat onduidelijk is wanneer welke vorm van zorg op afstand ingezet kan worden. Het gaat hierbij zowel om de keuze voor het type zorgtechnologie dat ingezet kan worden, als de plek van die zorgtechnologie in de behandeling als geheel. Dit knelpunt heeft geleid tot de volgende uitgangsvraag:
Uitgangsvraag
- Hoe kun je als fysio- of oefentherapeut bepalen welke vorm van zorg op afstand je toepast bij je patiënt?
Conclusies op basis van de literatuur en interviews
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. De literatuurstudie en interviews met patiënten en therapeuten geven wel inzicht in verschillende aspecten die belangrijk zijn om te bepalen op welke manier de zorg op afstand wordt geleverd (‘vormbepaling’). Deze aspecten zijn ingedeeld in drie hoofdthema’s, namelijk: overwegingen bij zorg op afstand, inrichting van zorg op afstand, en type zorg op afstand.
Rationale van de aanbeveling
Er zijn verschillende aspecten van belang bij het bepalen van de meest passende vorm en inrichting van de behandeling met zorg op afstand. De waarden en voorkeuren van zowel patiënt als therapeut kunnen sterk variëren. Daarom acht de werkgroep het van belang om middels een sterke aanbeveling samen met de patiënt keuzes te maken over de vorm en inrichting van de behandeling met zorg op afstand. Deze keuzes dienen gemaakt te worden op basis van kenmerken en voorkeuren van zowel patiënt als therapeut, aspecten van fysieke consulten en verschillende typen zorg op afstand, en verschillende mogelijkheden voor het inrichten van de behandeling met zorg op afstand.
De overwegingen (zoals de haalbaarheid en aanvaardbaarheid) die in het proces van bewijs naar aanbeveling zijn genoemd zijn in overeenkomst met de overwegingen uit module B.1. Additionele overwegingen waren de directe en indirecte kosten die bij sommige vormen van zorg op afstand komen kijken. De werkgroep onderschrijft de noodzaak om op maatschappelijk niveau zorgkosten te besparen maar ziet ook dat een kostentoename door licenties, materiaal en niet-declarabele tijd een belemmering vormt voor de implementatie van met name asynchrone vormen van zorg op afstand. De werkgroep geeft daarom aan dat er gezocht moet worden naar structurele financiële oplossingen binnen het zorgstelsel om er voor te zorgen dat de toepassing van digitale zorg aanvaardbaar is voor zowel therapeuten als patiënten. Ook geeft de werkgroep aan dat digitale vaardigheden van de therapeut ook van invloed zijn op de te kiezen vorm. Scholing en informatie over de toepassing van zorg op afstand is nodig om iedereen met de verschillende vormen te leren werken.
Literatuur en interviews
Om de uitgangsvraag in deze module te beantwoorden is een ’mixed-methods’-studie uitgevoerd. Er is eerst een kwalitatieve systematische literatuuranalyse uitgevoerd. In semi-gestructureerde interviews met patiënten, fysiotherapeuten en oefentherapeuten is vervolgens gevraagd of de resultaten hiervan herkend werden binnen de Nederlandse context. De resultaten zijn waar nodig aangevuld op basis van de interviews.
Zoekactie van de literatuur
De zoekactie voor literatuur van de uitgangsvraag is gelijk aan de zoekactie die is uitgevoerd voor de uitgangsvragen in module B.1. (opent in nieuw tabblad) Van 794 artikelen is het volledige artikel gescreend om na te gaan welke artikelen voldeden aan de inclusiecriteria van de zoekvragen van deze module (zie onderstaande tabel). Deze screening op het volledige artikel leverde 40 relevante artikelen op. Zie Bijlage B.2-1 (opent in nieuw tabblad) voor het stroomdiagram van het inclusieproces.

Karakteristieken geïncludeerde studies
De kenmerken van de geïncludeerde studies zijn weergegeven in Bijlage B.2-2 (opent in nieuw tabblad). De 40 ingesloten studies includeerden patiënten met verschillende aandoeningen, namelijk neurologische aandoeningen, knieartrose, multiple sclerosis, chronische pijn, bronchiëctasie, niet-urgente rehabilitatieservices, musculoskeletale pijn of problemen, hartrevalidatie, bariatrische chirurgie, covid-19, incontinentie, chronische of niet-specifieke lage rugpijn, achillespeestendinopathie, traumatische hersen- en/of ruggenmergletsel, cerebrale parese, COPD, orthopedische behandeling, vestibulaire disfunctie, schouderinstabiliteit, schoudergewrichtvervanging, totale knieprothese, beroerte, borstkanker, temporomandibulaire aandoening, en Rett-syndroom.
De studies zijn uitgevoerd in Canada, de Verenigde Staten van Amerika, Australië, Nieuw-Zeeland, Saudi-Arabië, Koeweit, Nigeria, India, Noorwegen, Portugal, het Verenigd Koninkrijk, Spanje, Nederland, Frankrijk, Zweden, en Ierland. In 14 studies bestond de interventie uit gedeeltelijke zorg op afstand (twee of meer sessies fysiek), in de overige 26 studies vond de interventie geheel op afstand plaats. In 9 studies was er tijdens de behandeling alleen synchroon contact tussen de therapeut en de patiënt, in 4 studies alleen asynchroon contact en in de overige 27 studies was er zowel synchroon als asynchroon contact. De methode bestond uit interviews (33 studies) of focusgroepstudies (4 studies), of een combinatie van interviews en focusgroepstudie (3 studies). Het perspectief lag bij de patiënt (20 studies), de fysio- of ergotherapeut (8 studies), patiënten en fysiotherapeuten (5 studies) of anders (7 studies). In totaal namen er 391 patiënten, 140 therapeuten en 96 anderen (o.a. verpleegkundigen, managers van verzekeringsdiensten, docenten) deel aan interviews of focusgroepen in de studies.
De leeftijd van de patiënten varieerde tussen 14 en 76 jaar en de leeftijd van therapeuten varieerde tussen 24 en 83 jaar.
Interviews
Een onderzoeker met ervaring in kwalitatief onderzoek nam semi-gestructureerde interviews af bij 8 fysio-/oefentherapeuten en 7 patiënten. De therapeuten zijn geworven door het KNGF en de VvOCM via de zogenaamde ‘regioadviseurs’ die contacten onderhouden met de leden; daarnaast zijn nieuwsbrieven en social media ingezet bij de werving. Patiënten zijn geworven door Patiëntenfederatie Nederland. Om maximale variatie te verkrijgen in patiëntkarakteristieken, is doelgericht geworven. De belangrijkste criteria hiervoor waren het opleidingsniveau van de patiënt en de ervaring met zorg op afstand (positief versus negatief).
Karakteristieken van geïnterviewde therapeuten
Bij de interviews die voor deze richtlijn zijn uitgevoerd is gesproken met 6 fysiotherapeuten en 2 oefentherapeuten: 7 vrouwen en 1 man. De leeftijd varieerde van 31 tot 55 jaar. Vier van de geïnterviewden hadden een master afgerond (2 master geriatriefysiotherapie, 2 master manueel therapie). De ervaring van de geïnterviewden met fysio- en/of oefentherapie op afstand was voor 4 positief, voor 1 negatief en voor 3 zowel positief als negatief.
Karakteristieken van geïnterviewde patiënten
In totaal zijn voor deze richtlijn 7 patiënten geïnterviewd: 4 vrouwen en 3 mannen. De leeftijd varieerde van 32 tot 72 jaar. De hoogst afgeronde opleiding was lagere school (n=1), middelbaar algemeen onderwijs (n=1), middelbaar beroepsonderwijs (n=2), hoger beroepsonderwijs (n=1), wetenschappelijk onderwijs (n=1) en postacademisch onderwijs (n=1). Hun ervaring met fysio- en/of oefentherapie op afstand was voor 2 positief, voor 3 zowel positief als negatief en voor 2 negatief.
Data-extractie
Literatuuranalyse
De resultatensecties van de geïncludeerde artikelen zijn gecodeerd in drie stappen in Atlas.ti 23. Gestart is met open codering. Vervolgens heeft één onderzoeker de codes samengebracht tot categorieën via axiale codering. Selectieve codering heeft geleid tot overkoepelende thema’s en een beschrijving van de resultaten per uitgangsvraag. Zie Bijlage B.2-3 (opent in nieuw tabblad) voor de definitieve codeboom van het kwalitatieve literatuuronderzoek. Hierin staan de codes per uitgangsvraag weergegeven. Ook is inzichtelijk gemaakt welke artikelen resultaten leverden voor de uitgangsvraag in deze module. 23 artikelen leverden input voor deze uitgangsvraag. Een uitgebreid overzicht hiervan is te vinden in het Excel-bestand ‘UV3, 4, 5 – Artikelen per uitgangsvraag’. Daarnaast is inzichtelijk gemaakt welke codes voortkwamen uit welk artikel, onderverdeeld in de overige uitgangsvragen . Een uitgebreid overzicht hiervan is te vinden in het Excel-Bestand ‘UV3, 4, 5 – Codes per artikel’.
Beide Excel-bestanden zijn op te vragen bij de Kerngroep. Op basis van de overkoepelende thema’s en axiale codes is een interviewleidraad voor fysio-/oefentherapeuten en patiënten opgesteld (zie Bijlage B.2-4 (opent in nieuw tabblad)).
Kwalitatieve analyse
De interviews zijn opgenomen en na afloop woordelijk getranscribeerd. De transcripten zijn gecodeerd in drie stappen in Atlas.ti 23. Gestart is met codering, gebruikmakend van de codeboom uit het kwalitatieve literatuuronderzoek (Bijlage B.2-3 (opent in nieuw tabblad)). Aan deze codeboom zijn codes toegevoegd, die nog niet uit het kwalitatieve literatuuronderzoek naar voren waren gekomen. Zie Bijlage B.2-5 (opent in nieuw tabblad) voor de additionele codes uit de interviews. Dit heeft geleid tot een uitbreiding van de codeboom die volgde uit het kwalitatieve literatuuronderzoek. Bijlage B.2-6 (opent in nieuw tabblad) bevat de definitieve codeboom, waarin de codering van het kwalitatieve literatuuronderzoek en de interviews zijn gecombineerd. Vervolgens hebben twee onderzoekers gezamenlijk de codes samengebracht tot categorieën via axiale codering. Selectieve codering heeft geleid tot overkoepelende thema’s en een beschrijving van de resultaten per uitgangsvraag.
Resultaten kwalitatieve analyse
De resultaten van de systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en de uitkomsten van de semi-gestructureerde interviews worden in deze paragraaf samengevat. De resultatengeven inzicht in de aspecten die patiënten en therapeuten belangrijk vinden om de zorg op afstand vorm te geven. Deze aspecten zijn ingedeeld in drie hoofdthema’s, namelijk overwegingen bij zorg op afstand, inrichting van zorg op afstand, en type zorg op afstand. Deze thema’s zijn verder onderverdeeld in subthema’s.
Overwegingen bij zorg op afstand
Voordat zorg op afstand overwogen wordt in de behandeling is het van belang om rekening te houden met verschillende omstandigheden en persoonlijke factoren van de patiënt en de fysio-/oefentherapeut.
Omstandigheden
Er zijn enkele omstandigheden die de inzet van zorg op afstand belemmeren, bevorderen of die een randvoorwaarde zijn voor de inzet ervan. Allereerst is de maatschappelijke context belangrijk: er zijn volgens therapeuten steeds meer mensen met chronische aandoeningen die baat zouden kunnen hebben bij zorg op afstand. De verwachting is dat de maatschappij steeds meer op digitalisering wordt ingericht, waardoor zorg op afstand ook voor steeds meer patiënten geschikt zou kunnen zijn. Therapeuten vinden dat ze het gesprek aan moeten durven gaan met de patiënt en niet bang moeten zijn om te innoveren of zorg op afstand uit te proberen. Een probleem hierbij is dat het voor therapeuten niet duidelijk is wat voor vormen van zorg op afstand er precies op de markt zijn; therapeuten ervaren geen overzicht van het eHealth-aanbod.
Waarborging van de privacy is een randvoorwaarde die voor therapeuten en patiënten een rol speelt. Patiënten willen inzicht in en invloed hebben op wie er bij hun gegevens kunnen als zorg op afstand wordt ingezet. Therapeuten geven aan dat bijvoorbeeld legitimatieplicht een uitdaging is als de behandeling volledig digitaal plaatsvindt.
Verder kunnen er nog materiële beperkingen zijn voor de inzet van zorg op afstand. De technologie moet aanwezig zijn en de ruimtes moeten geschikt zijn zowel bij de patiënt (bijvoorbeeld aanwezigheid van oefenmaterialen) als bij de therapeut (bijvoorbeeld professionele achtergrond bij videobellen).
Persoonlijke factoren van de fysio- of oefentherapeut
Persoonlijke factoren van de fysio- of oefentherapeut hebben invloed op de keuze voor zorg op afstand. Allereerst is er de persoonlijke voorkeur van de therapeut. Daarnaast speelt werkervaring mee. Zo hebben therapeuten die recent zijn afgestudeerd nog geen gewoontes en werkroutines ontwikkeld, waardoor het voor hen mogelijk makkelijker is om aan te leren dat zorg op afstand een behandeloptie is. Ook digitale vaardigheden van de therapeut zijn van invloed. Enkele voordelen die volgens therapeuten invloed hebben op de keuze voor zorg op afstand zijn: groter bereik van specialistische zorg, gemak, tijdsbesparing, onafhankelijk van plaats en tijd en objectieve data over beweeggedrag. Therapeuten zagen het vergroten van eigen regie en zelfredzaamheid van de patiënt ook als belangrijk voordeel. Nadelen die therapeuten noemden zijn onder andere: kosten van zorg op afstand, tijdsinvestering en minder werkplezier.
Persoonlijke factoren van de patiënt
Belangrijke factoren voor patiënten zijn de type klacht en hulpvraag van de patiënt. Ook patiënten hebben een persoonlijke voorkeur wat betreft zorg op afstand. Daarnaast geven patiënten aan dat fysieke behandeling gebruikelijk is en dat er daarom niet altijd aan zorg op afstand gedacht wordt. De motivatie van de patiënt is ook een belangrijke factor, bijvoorbeeld hoeveel tijd patiënten aan de behandeling willen besteden en hoe gemotiveerd ze zijn om zelfstandig aan de slag te gaan met hun herstel. Ook veiligheid speelt een rol: met name bij een kwetsbare patiënt dient de veiligheid meegewogen te worden. Oefeningen kunnen worden aangepast of bijvoorbeeld (mantel)zorg kan worden betrokken. Leeftijd bleek in de meeste gevallen niet direct van invloed op de keuze voor zorg op afstand. Andere factoren die van invloed zijn op de overweging van zorg op afstand zijn: digitale vaardigheden, taalbegrip/accent, culture barrières en cognitieve beperkingen/intelligentie.
Enkele voordelen die volgens patiënten invloed hebben op de keuze voor zorg op afstand zijn: betere toegang tot (specialistische) zorg (ook bij weinig vergoeding), geen reistijd en reiskosten, doorwerking van behandeling na afsluiting, betere integratie in dagelijks leven/eigen context, continuïteit van de behandeling en beter inzicht in eigen behandelproces. Genoemde nadelen zijn: mogelijk minder fysieke manipulatie/mobilisatie, gemis van peer support en sociaal contact. Patiënten zagen meer eigen regie in het herstel zowel als voordeel als nadeel .
Inrichting van behandeltraject met zorg op afstand
Of zorg op afstand geleverd kan worden of dat fysieke aanwezigheid nodig is, is afhankelijk van de interventie die nodig is. Patiënten inzicht geven in hun beweeggedrag en adviezen personaliseren kan met apps en wearables voor monitoring. Informeren en adviseren, (pijn)educatie, niet-complexe oefentherapie, werkplekevaluaties en behandel-evaluatiemomenten kunnen goed plaatsvinden via een video- of telefonisch consult. Het oefenen van transfers of behandelingen met een fysieke component zijn minder geschikt om op afstand plaats te laten vinden.
De complexiteit van het klachtenbeeld en de behandeling is ook van invloed op de inrichting van zorg op afstand. De behandeling van minder complexe klachten kan vaker op afstand plaatsvinden. Aandoeningen kunnen echter al dan niet spontaan verergeren. Therapeuten zijn daarom bij voorkeur fysiek aanwezig om de patiënt direct te kunnen helpen tijdens therapiesessies. Therapeuten zijn echter ook van mening dat hun fysieke aanwezigheid niet nodig is bij elke therapie of trainingssessie. De patiënt zou ook contact op kunnen nemen bij verergering van de klachten, waarna specifiek daarvoor een consult kan worden ingepland. Dit kan de meerwaarde van de sessie vergroten.
Als een nieuwe oefening wordt toegevoegd hebben fysiotherapeuten de voorkeur om deze aan de patiënt aan te leren als deze fysiek aanwezig is. Daarnaast geven therapeuten aan dat als patiënten oefentherapie moeten opbouwen, het makkelijker is om patiënten uit te dagen in de praktijk, dan in de thuissituatie. Ook kunnen in de praktijk grenzen beter bewaakt worden. Als er specifieke of dure oefenmaterialen nodig zijn voor een behandeling of sessie, kan de training eveneens niet op afstand plaatsvinden.
Als zorg op afstand overwogen wordt, is het van belang om de inrichting van de zorg te bepalen. Zo is het mogelijk om de behandeling te personaliseren waardoor de patiënt zich meer betrokken voelt. Daarnaast kan de ratio tussen fysieke behandeling en behandeling op afstand aangepast worden aan de situatie.
Personaliseren
Als bij een behandeling zorg op afstand wordt ingezet, is het van groot belang om te luisteren naar de patiënt en de behandeling naar aanleiding daarvan te personaliseren. Daarbij is het belangrijk om een flexibele benadering te kiezen: per patiënt wordt gekeken hoe de behandeling ingericht moet worden, zodat deze zo goed mogelijk aansluit bij de individuele (zorg)behoefte. Dit kan niet vastgelegd worden in een strikt protocol. Patiënten willen bovendien graag een persoonlijk oefenschema ontvangen en liever niet een algemeen programma doorlopen. Een persoonlijk oefenprogramma maak dat de patiënt zich meer verbonden en aangesproken voelt. Verder zal de therapeut de behandeling moeten aanpassen als blijkt dat zorg op afstand niet, of juíst goed werkt. Daarnaast geven de geïnterviewde patiënten aan dat in oefeninstructievideo’s nu vaak een gezond en fit persoon te zien is; zij zouden graag willen weten of en zo ja hoe de oefening ook voor hen geschikt is, bijvoorbeeld via een opmerking bij de video.
Ratio fysiek/op afstand
Als er wordt gekozen voor zorg op afstand, kan dat in zijn geheel zijn, of gedeeltelijk. In dat laatste geval wordt een splitsing gemaakt in een deel van de sessies fysiek in de praktijk en een deel training in de thuissituatie. Er zijn verschillende ratio’s tussen fysiek en op afstand denkbaar:
- Eerste consult op afstand en dan vervolg bepalen; Bij deze optie wordt voorgesteld om een screening/intake op afstand te doen en op basis daarvan een hypothese te vormen. Eventueel kan de hypothese daarna gecheckt worden in een fysiek consult. Het voordeel van deze optie is dat er al snel eerste adviezen kunnen worden meegegeven aan de patiënt en soms geen behandeling nodig is, of verwezen kan worden naar andere specifieke zorgverleners.
- Eerste consult fysiek en dan op afstand; Het heeft een sterke voorkeur om een fysiotherapeutische behandeling (fysiek en/of op afstand) pas te starten, als de patiënt fysiek gezien is. Tijdens het eerste consult kan inzicht verkregen worden in de fysieke beperkingen van de patiënt. De behandeling op afstand wordt hierdoor makkelijker. Bij deze vorm noemen patiënten dat het belangrijk is om de flexibiliteit te hebben om tóch één of meerdere behandelingen fysiek af te spreken, mocht de patiënt of therapeut dat van meerwaarde vinden.
- Op afstand en fysiek parallel; De combinatie van zorg op afstand en fysieke zorg werd een goede optie genoemd, omdat de positieve aspecten van beide vormen elkaar versterken en aanvullen. Voor evaluaties of als de therapeut een specifieke aanleiding ziet, wordt vaak een fysiek consult ingepland. Dan kan de patiënt beter worden gerustgesteld en kan het vervolgtraject goed worden afgestemd. Patiënten en therapeuten gaven ook aan dat er bij deze combinatie wellicht minder behandelingen nodig zijn, omdat er een telefonisch-, video- of fysiek consult kan plaatsvinden op het moment dat er nog aandachtspunten zijn, maar de patiënt verder zelfstandig aan de slag kan.
- Eerst volledig fysieke behandeling, dan nazorg op afstand; Soms is het nodig de hele behandeling fysiek te geven. Eventueel kan dan nazorg worden geboden in de vorm van zorg op afstand. De patiënt kan zo de aangereikte handvatten, zoals oefeningen en adviezen, in eigen regie voortzetten
Type zorg op afstand
Het type zorg op afstand dat de therapeut het beste in kan zetten, varieert per behandeling of consult. Hieronder staan de aspecten van fysieke consulten, video- en telefonische consulten, video’s/chat (asynchroon: met als doel op afstand te communiceren met de therapeut) en apps/wearables (om op afstand te coachen en monitoren) die relevant zijn om de juiste keuze te maken tussen de verschillende behandelvormen.
Fysieke consulten
Meestal zijn fysieke consulten nodig voor diagnostiek. Fysieke diagnostische testen, spierkrachttesten, inspanningstesten, balanstesten of palpatie zijn soms nodig om te kunnen differentiëren bij het stellen van de fysio- of oefentherapeutische diagnose. Soms voeren therapeuten de (fysieke) diagnostiek wel op afstand uit; zij verzinnen dan vaak zelf aangepaste manieren voor bijvoorbeeld fysieke testen, zodat ze toch een diagnose kunnen stellen. Ze twijfelen daarbij wel aan de betrouwbaarheid van deze methodes. Bovendien kan het instrueren van de patiënt voor specifieke diagnostiek lastig zijn.
De meerwaarde van een fysiek consult voor de diagnostiek is volgens patiënten dat zij hun zorgen kunnen uiten en structuren aan kunnen wijzen. Patiënten kunnen aangeven wat ze voelen en de therapeut kan dit gevoel duiden. Als er geen fysiek lichamelijk onderzoek is uitgevoerd vinden patiënten de diagnostiek minder grondig en soms ervaren ze de behandeling daarom als minder efficiënt dan deze had kunnen zijn. Als er al een diagnose is gesteld, of geen hands-on behandeling nodig is, vinden patiënten een fysiek consult minder essentieel.
Niet elke therapeut is overtuigd dat fysieke diagnostiek altijd nodig is, omdat het vaak voldoende is om patiënten algemene oefeningen te laten doen of te begeleiden in hun ADL.
Het voordeel van fysieke consulten is dat kleine observaties zoals ‘de patiënt reikt naar zijn knie na een paar meter wandelen’ beter kunnen worden opgemerkt. Therapeuten geven ook aan dat observatie van lichaamstaal/-houding, zoals: ‘hoe beweegt een patiënt’ of ‘kan de patiënt zich ontspannen’ bij een fysiek consult beter mogelijk is dan bij een videoconsult of opgenomen video.
Andere genoemde voordelen van fysieke consulten zijn het oefenen van transfers in de eigen context van patiënten (bij huisbezoeken) en het kunnen toepassen van hands-on-behandeltechnieken, zoals passieve mobilisatie of taping. Oefentherapeuten gaven aan relatief minder hands-on-behandeltechnieken te gebruiken dan fysiotherapeuten, waardoor behandeltechnieken voor hen mogelijk minder snel een belemmering zijn voor zorg op afstand.
De interactie en communicatie tijdens fysieke consulten verschilt met die tijdens zorg op afstand. Therapeuten geven aan dat een consult op afstand ‘zakelijker’ kan zijn, waardoor het consult meer ‘to-the-point’ en daarmee korter kan zijn. Andere therapeuten geven aan dat patiënten minder makkelijk over bepaalde onderwerpen beginnen via zorg op afstand en minder vragen stellen dan tijdens een fysiek consult.
Telefonische-/videoconsulten (synchrone interactie)
De ervaring van patiënten en therapeuten is dat informeren en adviseren, (pijn)educatie, niet-complexe oefentherapie, werkplekevaluaties en behandel-evaluatiemomenten vaak goed plaats kunnen vinden via een video- of telefonisch consult. In sommige gevallen is een telefonisch consult voldoende, bijvoorbeeld bij het monitoren van therapietrouw of een korte evaluatie van de behandelvoortgang of de ernst van de klachten. Therapeuten geven aan dat telefonische consulten niet altijd voldoende zijn voor gedegen observatie of diagnostiek, omdat er geen visueel aspect is. Dat visuele aspect, wat wel aanwezig is bij videoconsulten, is nodig voor een goede observatie en daarmee beter inzicht in de klacht. Daarnaast is het visuele aspect nodig voor uitleg en directe feedback op bijvoorbeeld de uitvoering van oefeningen. Therapeuten gaven aan dat het bij videoconsulten dan wel nodig is een goede camerahoek te vinden om het totaalplaatje te beoordelen en zo optimaal te kunnen profiteren van het visuele aspect.
Het visuele aspect van videoconsulten zorgt daarnaast voor meer ‘menselijkheid’, voor vertrouwen in de communicatie, omdat gezichtsuitdrukkingen veel informatie geven over bijvoorbeeld het begrip, en voor vertrouwen in de juiste uitvoering van oefeningen. Ook geeft het inzicht in de context van de patiënt, bijvoorbeeld de thuis- of werksituatie.
Een nadeel van het visuele aspect is dat sommige patiënten het als vervelend ervaren om zichzelf te zien op een scherm. Andere nadelen van videoconsulten ten opzichte van telefonische consulten zijn dat patiënten niet voldoende digitale vaardigheden hebben voor een videoconsult, dat de technologie niet altijd gebruiksvriendelijk is. Een nadeel van telefonische consulten is dat therapeuten die niet altijd declareren, omdat ze niet echt voelen als consult. Dat is vooral het geval als een patiënt bijvoorbeeld belt naar de praktijk, in plaats van dat een consult ingepland staat.
Video’s/chat (asynchrone interactie)
Met dit type van zorg op afstand hadden niet veel respondenten ervaring. Wat wel genoemd is, is dat versturen van video’s (die bijv. opgenomen zijn tijdens de behandeling) kan leiden tot meer betrokkenheid van de patiënt of de directe omgeving van de patiënt, bijvoorbeeld de ouders van een minderjarige patiënt. Als videoconsulten worden opgenomen kunnen patiënten die rustig nog eens bekijken, wat zij als prettig ervaren. Van een chatfunctie in bijvoorbeeld een app-programma zien therapeuten de meerwaarde in. De chat werd onder andere gebruikt als een hoge pijnscore werd geconstateerd, om af te stemmen of er nog een overlegmoment nodig is, of om te coachen. Patiënten gebruikten ook email om tussen behandelingen in vragen te stellen.
Apps/wearables (om op afstand te coachen en monitoren)
Het aanbieden van een videoconsult in combinatie met het opstarten van een app-programma met meerdere functionaliteiten, zoals oefeningen, monitoring en coaching biedt volgens therapeuten meer dan bijvoorbeeld slechts een telefonisch consult. Dit is vooral bij mensen met een beperkte vergoeding voor beweegzorg een reden om voor de eerstgenoemde optie te kiezen, omdat het ‘allebei één zitting kost’.
Patiënten geven aan dat oefeningenherinneringen van app-programma’s zorgen voor betere therapietrouw. Ook zorgt een app-programma ervoor dat patiënten het gevoel hebben dat ze continue ondersteuning krijgen van de therapeut, wat bevorderend is voor de motivatie en de therapietrouw. Daarbij geven patiënten wel aan dat het belangrijk is dat er terugkoppeling komt van de therapeut, bijvoorbeeld dat de therapeut de ernst van de klachten monitort, monitort dat een patiënt een specifieke oefening altijd overslaat, of aangeeft dat een bepaalde oefening met steeds meer herhalingen uitgevoerd kan worden.
Aan de andere kant gaven patiënten aan dat bij een app-programma niet van iedere oefening het doel altijd duidelijk is en dat er geen directe feedback komt op de uitvoering van de oefening. Dit kan leiden tot minder motivatie en therapietrouw. Ook kan een behandeling op afstand patiënten het gevoel geven dat ze er alleen voor staan, vooral zelf moeten nadenken en zelf alle oplossingen moeten bedenken. Daarom is het van belang dit te combineren met chat, video- of telefonische consulten. In dat geval kunnen apps of wearables ingezet worden met als doel eigen regie, zelfmanagement en therapietrouw te bevorderen.
Criteria voor het formuleren van de aanbevelingen
Van bewijs naar aanbeveling
Er zijn internationaal erkende criteria gehanteerd voor het beoordelen van het bewijs dat ten grondslag ligt aan de aanbevelingen. Dit zijn de gewenste effecten, ongewenste effecten, kwaliteit van bewijs, waarden en voorkeuren van patiënten, balans gewenste en ongewenste effecten, economische overwegingen en kosteneffectiviteit, gelijkheid, aanvaardbaarheid en ten slotte haalbaarheid. Deze criteria, evenals de overige overwegingen die de werkgroep formuleerde, bepalen de sterkte van de aanbeveling
Gewenste effecten
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen gewenste effecten geformuleerd van de verschillende vormen van zorg op afstand.
Ongewenste effecten
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen ongewenste effecten geformuleerd van de verschillende vormen van zorg op afstand.
Kwaliteit van bewijs
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen kwaliteit van bewijs geformuleerd.
Waarden en voorkeuren van patiënten
Bij de inrichting van de behandeling met zorg op afstand zijn de waarden en voorkeuren van patiënten van groot belang.
Inrichting van een behandeltraject met zorg op afstand
Als zorg op afstand overwogen wordt is het van belang om te bepalen in welke mate zorg op afstand fysiek en in welke mate de behandeling op afstand plaats moet vinden. Daarnaast is het belangrijk om te luisteren naar de patiënt en de behandeling naar aanleiding daarvan te personaliseren. Een flexibele benadering is nodig, waarbij per patiënt wordt gekeken hoe de behandeling ingericht moet worden, zodat deze zo goed mogelijk aansluit bij de individuele (zorg)behoefte. Dit kan niet vastgelegd worden in een strikt protocol. Patiënten willen bovendien graag een persoonlijk oefenschema ontvangen en liever niet een algemeen programma doorlopen. Een persoonlijk oefenprogramma maakt dat de patiënt zich meer verbonden en aangesproken voelt. Verder zal de therapeut de behandeling moeten aanpassen als blijkt dat zorg op afstand niet, of juíst goed werkt. Als in een oefeninstructievideo een gezond en fit persoon te zien is, zoals nu vaak het geval is, willen patiënten daar een opmerking bij om te horen of en zo ja hoe de oefening ook voor hen geschikt is. Daarnaast dient online materiaal waar mogelijk toegesneden te worden op de praktijk, bijvoorbeeld door het toevoegen van een logo.
De inrichting van zorg op afstand is afhankelijk van de interventie. Patiënten inzicht geven in hun beweeggedrag en adviezen personaliseren kan met behulp van apps en wearables voor monitoring. Informeren en adviseren, (pijn)educatie, niet-complexe oefentherapie, werkplekevaluaties en behandel-evaluatiemomenten kunnen goed plaatsvinden via een video- of telefonisch consult. Het oefenen van transfers of behandelingen met een fysieke component zijn minder geschikt om op afstand plaats te laten vinden, vanuit patiëntenperspectief.
De complexiteit van het klachtenbeeld en de behandeling is ook van invloed op de inrichting van zorg op afstand. De behandeling van minder complexe klachten kan vaker op afstand plaatsvinden. Aandoeningen kunnen echter al dan niet spontaan verergeren. Therapeuten zijn daarom op die momenten bij voorkeur fysiek aanwezig om de patiënt direct te kunnen ondersteunen tijdens therapiesessies. Dit is niet bij in alle trainingssessies nodig. Er kan voor gekozen worden dat de patiënt contact opneemt bij verergering van de klachten, waarna specifiek daarvoor een consult kan worden ingepland, wat de meerwaarde van de sessie zal vergroten.
Als een nieuwe oefening wordt toegevoegd is de voorkeur ook om deze fysiek aan te leren. Daarnaast geven therapeuten aan dat als patiënten oefentherapie moeten opbouwen, het makkelijker is om patiënten uit te dagen in de praktijk, dan in de thuissituatie. Ook kunnen in de praktijk grenzen beter bewaakt worden. Als er specifieke of dure oefenmaterialen nodig zijn voor een behandeling, kan de training niet volledig op afstand plaatsvinden. Er moet dan een splitsing worden gemaakt: een deel praktijktraining en een deel training in de thuissituatie.
De mate waarin een behandeling fysiek of op afstand plaatsvindt kan variëren. De werkgroep benadrukt dat er geen goede of foute ratio is om de zorg op afstand in te richten. Er zijn verschillende opties om te overwegen:
- Eerste consult op afstand en dan vervolg bepalen; Bij deze optie wordt het consult op afstand gebruikt voor een screening/intake op afstand en op basis daarvan een hypothese gevormd. De hypothese kan daarna gecheckt worden in een fysiek consult. Het voordeel van deze optie is dat er al snel eerste adviezen kunnen worden meegegeven aan de patiënt en soms geen behandeling nodig is, of verwezen kan worden naar andere specifieke zorgverleners. De werkgroep wijst er op dat het de sterke voorkeur heeft om een fysiotherapeutische behandeling (fysiek en/of op afstand) pas te starten als de patiënt fysiek gezien is.
- Eerste consult fysiek en dan op afstand; In de meeste gevallen dient in ieder geval een fysiek eerste consult plaats te vinden, om de fysieke beperkingen van de patiënt te begrijpen en te differentiëren. De behandeling op afstand wordt hierdoor makkelijker. Patiënten vinden het belangrijk om de flexibiliteit te hebben om tóch één of meerdere behandelingen fysiek af te spreken, mocht de patiënt of therapeut dat van meerwaarde vinden.
- Op afstand en fysiek parallel; Deze vorm van zorg op afstand is een goede optie, omdat de positieve aspecten van zorg op afstand en de positieve aspecten van fysieke consulten elkaar versterken en aanvullen. Voor evaluaties of als de therapeut een specifieke aanleiding ziet, wordt vaak een fysiek consult ingepland. Dan kan de patiënt beter worden gerustgesteld en kan het vervolgtraject goed worden afgestemd. Patiënten en therapeuten vinden dat in enkele gevallen minder behandelingen nodig zijn, omdat er een telefonisch-, video- of fysiek consult kan plaatsvinden op het moment dat er nog aandachtspunten zijn, maar de patiënt verder zelfstandig aan de slag kan.
- Eerst volledig fysieke behandeling, dan nazorg op afstand; Soms is het nodig de hele behandeling fysiek te geven. Eventueel kan dan nazorg worden geboden in de vorm van zorg op afstand. De patiënt kan zo de aangereikte handvatten, zoals oefeningen en adviezen, in eigen regie voort te kunnen zetten.
Keuze voor type zorg op afstand
Naast het bepalen van de ratio tussen fysiek en op afstand behandelen, is het van belang om een keuze te maken in welk type zorg op afstand de therapeut het beste in kan zetten. De werkgroep benadrukt dat het behandeldoel als uitgangspunt moet worden genomen voor de keuze van het type zorg op afstand. De werkgroep is van mening dat de vorm van zorg op afstand in ieder geval gebruiksvriendelijk moet zijn, dat de veiligheid van de patiënt moet worden gewaarborgd en dat de patiënt er vertrouwen in moet hebben. De gebruiksvriendelijkheid van de vorm van zorg op afstand kan bijvoorbeeld worden ingeschat aan de hand van het wensenlijstje voor toegankelijke en begrijpelijke eHealth. Daarnaast beaamt de werkgroep dat de patiënt eigen regie moet ervaren bij de keuze voor de vorm van zorg op afstand. De werkgroep vindt het daarnaast belangrijk dat patiënten zich gehoord voelen. Samen beslissen is hierbij van groot belang.
In het ‘KNGF Beroepsprofiel Fysiotherapeut’ (Koninklijk Nederlands Genootschap Fysiotherapie 2021) staan de volgende fasen van het fysiotherapeutisch handelen beschreven:
‘Het fysiotherapeutisch handelen bestaat uit intake, onderzoek en behandeling. De intake behelst screening en anamnese. Fysiotherapeutisch onderzoek omvat lichamelijk onderzoek en diagnostische verrichtingen, waarbij de fysiotherapeut eventueel gebruikmaakt van passende klinimetrie (meetinstrumenten). Dit alles resulteert in een fysiotherapeutische diagnose. De fysiotherapeutische behandeling bestaat uit therapeutische verrichtingen en evaluatie.’
Op grond van een aantal rechtelijke uitspraken wordt gesteld dat het stellen van een diagnose op afstand onzorgvuldig is.
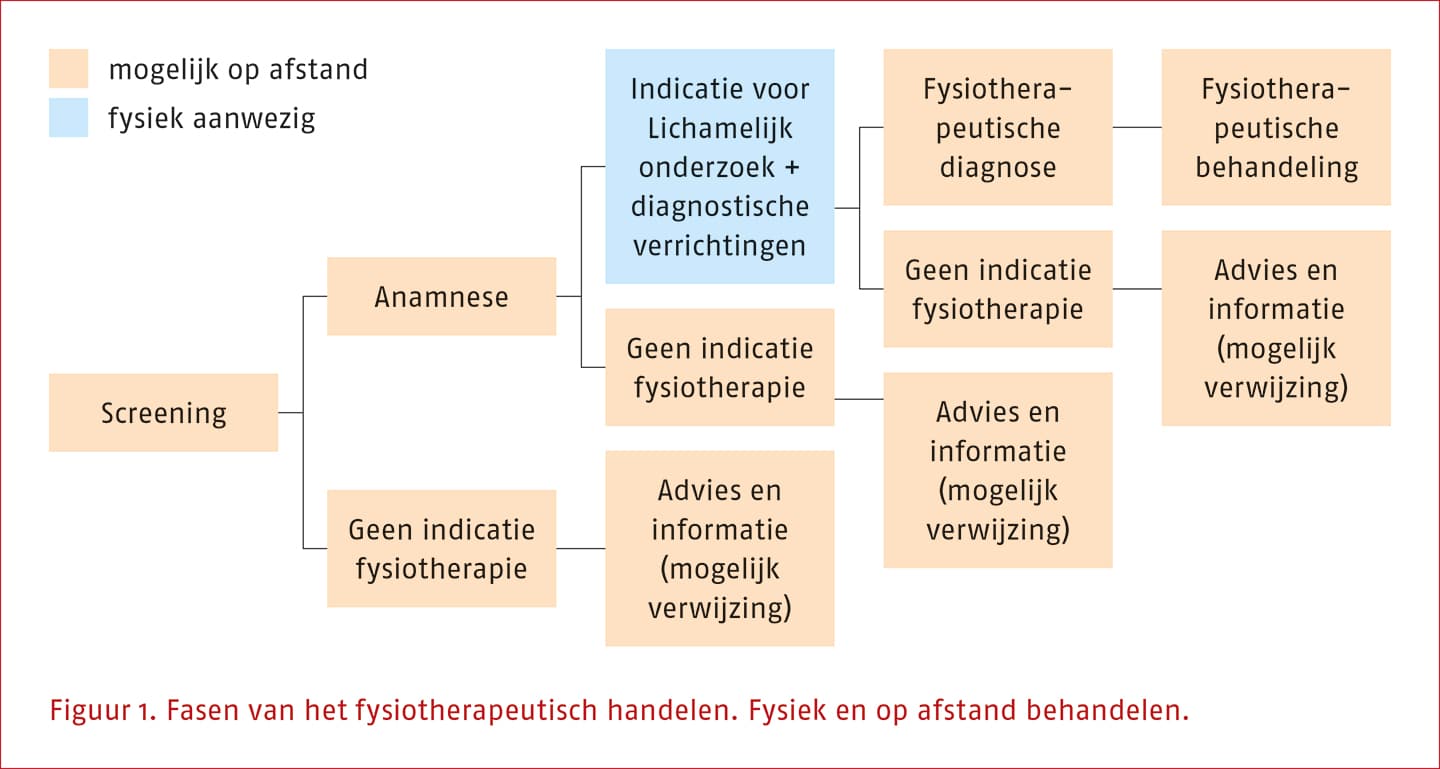
Op basis van deze informatie wordt het volgende geconcludeerd:
- De screening en de anamnese kunnen op afstand uitgevoerd worden.
- Op basis van de screening en anamnese kan de patiënt op afstand worden doorverwezen of worden geadviseerd en/of geïnformeerd op bijvoorbeeld een afwachtend beleid.
- Het is niet mogelijk om een fysiotherapeutische behandeling (fysiek en/of op afstand) te starten, zonder dat de patiënt fysiek gezien is.
Aspecten fysieke consulten
Het voordeel van fysieke consulten is dat kleine observaties zoals ‘de patiënt reikt naar zijn knie na een paar meter wandelen’ beter kunnen worden opgemerkt. Therapeuten geven ook aan dat observatie van lichaamstaal/-houding, zoals: ‘hoe beweegt een patiënt’ of ‘kan de patiënt zich ontspannen’ bij een fysiek consult beter mogelijk is dan bij een videoconsult of opgenomen video. Andere genoemde voordelen van fysieke consulten zijn het oefenen van transfers in de eigen context van patiënten (bij huisbezoeken) en het kunnen toepassen van hands-on behandeltechnieken, zoals passieve mobilisatie of taping. Oefentherapeuten gebruiken relatief minder hands-on behandeltechnieken dan fysiotherapeuten, waardoor behandeltechnieken voor hen mogelijk minder snel een belemmering zijn voor zorg op afstand. Het verschil in de interactie en communicatie tijdens fysieke consulten en zorg op afstand is ook een belangrijk aspect om mee te wegen bij de keuze. Een consult op afstand wordt als ‘zakelijker’ ervaren, waardoor het consult meer ‘to-the-point’ en daarmee korter kan zijn. Daarentegen wordt ook ervaren dat patiënten minder makkelijk over bepaalde onderwerpen beginnen via zorg op afstand en minder vragen stellen dan tijdens een fysiek consult.
Aspecten van telefonische-/videoconsulten (synchrone interactie)
Patiënten en therapeuten ervaren dat informeren en adviseren, (pijn)educatie, niet-complexe oefentherapie, werkplekevaluaties en behandel-evaluatiemomenten vaak goed plaats kunnen vinden via een video- of telefonisch consult. In sommige gevallen is een telefonisch consult voldoende, bijvoorbeeld bij het monitoren van therapietrouw of een korte evaluatie van de behandelvoortgang of de ernst van de klachten. Telefonische consulten zijn niet altijd voldoende voor gedegen observatie, omdat er geen visueel aspect is. Dat visuele aspect, wat wel aanwezig is bij videoconsulten, is nodig voor een goede observatie en daarmee beter inzicht in de klacht. Daarnaast is het visuele aspect nodig voor uitleg en directe feedback op bijvoorbeeld de uitvoering van oefeningen. Om optimaal te kunnen profiteren van het visuele aspect is het nodig een goede camerahoek te vinden en zo het totaalplaatje goed te kunnen beoordelen. Het visuele aspect van videoconsulten zorgt daarnaast voor meer ‘menselijkheid’, voor vertrouwen in de communicatie, omdat gezichtsuitdrukkingen veel informatie geven over bijvoorbeeld het begrip, en voor vertrouwen in de juiste uitvoering van oefeningen. Ook geeft het inzicht in de context van de patiënt, bijvoorbeeld de thuis- of werksituatie.
Een nadeel van het visuele aspect is dat sommige patiënten het als erg vervelend ervaren om zichzelf te zien op een scherm. Andere nadelen van videoconsulten ten opzichte van telefonische consulten zijn dat patiënten niet voldoende digitale vaardigheden hebben voor een videoconsult, dat de technologie niet altijd gebruiksvriendelijk is. Een nadeel van telefonische consulten is dat therapeuten die niet altijd declareren, omdat ze niet echt voelen als consult. Dat is vooral zo als een patiënt bijvoorbeeld belt naar de praktijk, in plaats van dat een consult ingepland staat.
Aspecten video’s/chat (asynchrone interactie)
Met video’s en chatberichten is in de praktijk nog niet veel ervaring. Mogelijk leidt het versturen van video’s (die bijv. opgenomen zijn tijdens de behandeling) tot meer betrokkenheid van de patiënt of de directe omgeving van de patiënt, bijvoorbeeld de ouders van een minderjarige patiënt. Als videoconsulten worden opgenomen kunnen patiënten die rustig nog eens bekijken, wat zij als prettig ervaren. Van een chatfunctie in bijvoorbeeld een app-programma zien therapeuten de meerwaarde in. De chat kan gebuikt worden om te overleggen als bijvoorbeeld een hoge pijnscore wordt geconstateerd, om af te stemmen of er nog een overlegmoment nodig is, of om te coachen. Patiënten gebruiken ook email om tussen behandelingen in vragen te stellen. Omdat deze vormen niet passen binnen de gebruikte afbakening van zorg op afstand, zijn er technische tips over opgenomen in een aparte box bij de adviezen.
Aspecten apps/wearables (om op afstand te coachen en monitoren)
Het aanbieden van een videoconsult in combinatie met het opstarten van een app-programma met meerdere functionaliteiten, zoals informatie, oefeningen, monitoring en coaching biedt meer dan bijvoorbeeld slechts een telefonisch consult. Dit is vooral bij mensen met een beperkte vergoeding voor beweegzorg een reden om voor de eerstgenoemde optie te kiezen, omdat het ‘allebei één zitting kost’. Patiënten vinden dat oefeningenherinneringen van app-programma’s zorgen voor betere therapietrouw. Ook zorgt een app-programma ervoor dat patiënten het gevoel hebben dat ze continue ondersteuning krijgen van de therapeut, wat bevorderend is voor de motivatie en de therapietrouw. Terugkoppeling van de therapeut ervaren patiënten als belangrijk, bijvoorbeeld dat de therapeut de ernst van de klachten monitort, monitort dat een patiënt een specifieke oefening altijd overslaat, of aangeeft dat een oefening met steeds meer herhalingen uitgevoerd kan worden. Aan de andere kant vinden patiënten dat bij een app-programma het doel van iedere oefening duidelijk moet zijn en dat ze directe feedback op de uitvoering van de oefening missen. Dit kan leiden tot minder motivatie en therapietrouw. Ook kan een behandeling op afstand patiënten het gevoel geven dat ze er alleen voor staan, vooral zelf moeten nadenken en zelf alle oplossingen moeten bedenken. Daarom is het van belang dit te combineren met chat, video- of telefonische consulten. In dat geval kunnen apps of wearables ingezet worden met als doel eigen regie, zelfmanagement en therapietrouw te bevorderen.
Balans gewenste en ongewenste effecten
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen balans tussen gewenste en ongewenste effecten geformuleerd.
Economische overwegingen en kosteneffectiviteit
De werkgroep is tot het oordeel gekomen dat er bij bepaalde vormen van zorg op afstand economische overwegingen zijn als fysieke zorg (gedeeltelijk) door zorg op afstand wordt vervangen, namelijk:
- Telefonische consulten (synchrone interactie tussen therapeut en patiënt); Therapeuten ervaren dit niet in alle gevallen als een volwaardige vervanging van een fysiek consult. Therapeuten besteden hier tijd aan, maar hebben om bovenstaande reden toch het gevoel dat ze niet aan de patiënt kunnen verantwoorden dat ze dit in rekening brengen, of declareren bij de patiënt, omdat het de patiënt dan een zitting kost. Dit is met name het geval als een patiënt belt naar de praktijk, omdat die niet op tijd fysiek aanwezig kan zijn op een ingepland fysiek consult. De werkgroep is van mening dat in dat geval met de patiënt besproken moet worden of die akkoord is om de gereserveerde tijd voor het fysieke consult te besteden aan een telefonisch- of videoconsult.
- Videoconsulten (synchrone interactie tussen therapeut en patiënt); Bij dit type zorg op afstand zijn er geen reiskosten voor de patiënt en eventueel therapeut.
- Video’s/chat (asynchrone interactie tussen therapeut en patiënt); Dit type wordt gebruikt om tussen consulten in contact te hebben met een patiënt. Therapeuten besteden hier tijd aan, of willen hier tijd aan besteden, maar krijgen deze tijdsinvestering niet betaald of vergoed, hoewel het onderdeel is van de zorg. Hierdoor is het minder aantrekkelijk om deze optie aan te bieden.
- Apps/wearables (om op afstand te coachen en monitoren); Dit type wordt gebruikt om tussen consulten in te monitoren of te coachen. Als patiënten minder geld te besteden hebben, of weinig vergoeding hebben voor beweegzorg, worden app-programma’s eerder overwogen, omdat er in bepaalde gevallen minder consulten nodig zijn. Wel is de terugkoppeling en interpretatie van een therapeut nodig, waarvoor óf een consult nodig is, óf asynchrone interactie, wat momenteel niet vergoed wordt. Ook kan het betalen voor apps of wearables een drempel zijn voor patiënten.
Gelijkheid
De werkgroep is van mening dat ondanks dat er verschillende vormen van zorg op afstand zijn, de verwachting is dat gezondheidsuitkomsten niet zullen verschillen tussen de verschillende vormen van zorg op afstand of een volledig fysieke behandeling. Daarmee oordeelt de werkgroep dat de interventie niet zal leiden tot een mogelijke afname van gezondheidsgelijkheid. De werkgroep is van mening dat het wel ongelijkheid in de hand kan werken als patiënten voor applicaties en wearables moeten betalen, en dat therapeuten daarom terughoudend zouden moeten zijn met het gebruik van betaalde applicaties en wearables.
Aanvaardbaarheid
De werkgroep is tot het oordeel gekomen dat de verschillende vormen van zorg op afstand aanvaardbaar zijn mits:
- er rekening wordt gehouden met de individuele geschiktheid van de patiënt voor zorg op afstand (zie ‘samen beslissen’) en;
- samen met de patiënt de meest passende vorm van zorg op afstand wordt gekozen op basis van de eerder genoemde aspecten van de verschillende vormen van zorg op afstand en;
- de kosten ten opzichte van de baten niet nadelig uitvallen voor de therapeut en de patiënt.
Haalbaarheid
De haalbaarheid van succesvolle implementatie van de verschillende vormen van zorg op afstand hangt volgens de werkgroep sterk samen met de aanvaardbaarheid onder met name therapeuten en mogelijk onder patiënten. Een belangrijke voorwaarde voor een succesvolle implementatie is dat de kosten ten opzichte van de baten niet nadelig uitvallen voor de therapeut en de patiënt.
Daarnaast kunnen persoonlijke factoren van zowel de fysio- of oefentherapeut als van de patiënt invloed hebben op de haalbaarheid. Zo kunnen zowel de therapeut als de patiënt een persoonlijke voorkeur hebben voor specifieke vormen van zorg op afstand, of volledig fysieke zorg. Daarnaast speelt werkervaring van de therapeut mee. Therapeuten die recent zijn afgestudeerd hebben nog geen gewoontes ontwikkeld en hebben nog geen gevestigde behandelroutines. Hierdoor is het integreren van verschillende vormen van zorg op afstand in de behandeling voor hen mogelijk gemakkelijker om aan te leren. Digitale vaardigheden van de therapeut en patiënt zijn ook van invloed op de haalbaarheid. Verder kan het grote aanbod van verschillende specifieke vormen van zorg op afstand een belemmering zijn voor het aanleren en toepassen van de verschillende vormen van zorg op afstand en is het continu bijscholen in alle vormen van zorg op afstand onrealistisch.
De implementatie van de verschillende vormen van zorg op afstand wordt door de werkgroep als waarschijnlijk wel realistisch beoordeeld.
Additionele overwegingen
De werkgroep heeft geen additionele overwegingen opgesteld.
Kennislacunes
De werkgroep heeft geen kennislacunes opgesteld.
- Abramsky, H., Kaur, P., Robitaille, M., Taggio, L., Kosemetzky, P. K., Foster, H., Gibson, B. E., Bergeron, M., & Jachyra, P. (2018). Patients’ perspectives on and experiences of home exercise programmes delivered with a mobile application. Physiotherapy Canada, 70(2), 171–178. https://doi.org/10.3138/ptc.2016-87
- Akl EA, Welch V, Pottie K, Eslava-Schmalbach J, Darzi A, S. I., Katikireddi SV, Singh J Murad MH, Meerpohl, J, Stanev R, Lang E, Matovinovic E, Shea B, Agoritsas T, Alexander PE, Snellman A, Brignardello-Petersen R, Gloss D, Thabane L, Shi C, Stein AT, Sharaf R, Briel M, Guyatt G, Schunemann H, Tugwell P. (2017). GRADE equity guidelines 2: considering health equity in GRADE guideline development: equity extension of the guideline development checklist. J Clin Epidemiol, 90, 68–75. https://doi.org/10.1016/j.jclinepi.2017.01.017
- Albahrouh, S. I., & Buabbas, A. J. (2021). Physiotherapists’ perceptions of and willingness to use telerehabilitation in Kuwait during the COVID-19 pandemic. BMC Medical Informatics and Decision Making, 21(1). https://doi.org/10.1186/s12911-021-01478-x
- Alrushud, A., Alamam, D., Alharthi, A., Shaheen, A., Alotaibi, N., AlSabhan, R., Alharbi, S., Ali, N., Mohammed, E., & Sweeh, J. (2022). Physical therapists’ perceptions of and satisfaction with delivering telerehabilitation sessions to patients with knee osteoarthritis during the Covid-19 pandemic: Preliminary study. Musculoskeletal Care, 20(4), 926–936. https://doi.org/10.1002/msc.1666
- Barton, C. J., Ezzat, A. M., Merolli, M., Williams, C. M., Haines, T., Mehta, N., & Malliaras, P. (2022). “It’s second best”: A mixed-methods evaluation of the experiences and attitudes of people with musculoskeletal pain towards physiotherapist delivered telehealth during the COVID-19 pandemic. Musculoskeletal Science and Practice, 58. https://doi.org/10.1016/j.msksp.2021.102500
- Bernal-Utrera, C., Anarte-Lazo, E., De-La-barrera-aranda, E., Fernandez-Bueno, L., Saavedra-Hernandez, M., Gonzalez-Gerez, J. J., Serrera-Figallo, M. A., & Rodriguez-Blanco, C. (2021). Perspectives and attitudes of patients with covid-19 toward a telerehabilitation programme: A qualitative study. International Journal of Environmental Research and Public Health, 18(15). https://doi.org/10.3390/ijerph18157845
- Brennan, L., Kessie, T., & Caulfield, B. (2020). Patient experiences of rehabilitation and the potential for an mhealth system with biofeedback after breast cancer surgery: Qualitative study. JMIR MHealth and UHealth, 8(7). https://doi.org/10.2196/19721
- Buabbas, A. J., Albahrouh, S. E., Alrowayeh, H. N., & Alshawaf, H. (2022). Telerehabilitation during the COVID-19 Pandemic: Patients and Physical Therapists’ Experiences. Medical Principles and Practice, 31(2), 156–164. https://doi.org/10.1159/000523775
- Cartledge, S., Rawstorn, J. C., Tran, M., Ryan, P., Howden, E. J., & Jackson, A. (2022). Telehealth is here to stay but not without challenges: a consultation of cardiac rehabilitation clinicians during COVID-19 in Victoria, Australia. European Journal of Cardiovascular Nursing, 21(6), 548–558. https://doi.org/10.1093/eurjcn/zvab118
- Casillas, A., Valdovinos, C., Wang, E., Abhat, A., Mendez, C., Gutierrez, G., Portz, J., Brown, A., & Lyles, C. R. (2022). Perspectives from leadership and frontline staff on telehealth transitions in the Los Angeles safety net during the COVID-19 pandemic and beyond. Frontiers in Digital Health, 4. https://doi.org/10.3389/fdgth.2022.944860
- Chen, Y., Chen, Y., Zheng, K., Dodakian, L., See, J., Zhou, R., Chiu, N., Augsburger, R., McKenzie, A., & Cramer, S. C. (2020). A qualitative study on user acceptance of a home-based stroke telerehabilitation system. Topics in Stroke Rehabilitation, 27(2), 81–92. https://doi.org/10.1080/10749357.2019.1683792
- Damhus, C. S., Emme, C., & Hansen, H. (2018). Barriers and enablers of COPD telerehabilitation – A frontline staff perspective. International Journal of COPD, 13, 2473–2482. https://doi.org/10.2147/COPD.S167501
- Eiken, A. G., Nordanger, D., Nes, L. S., & Varsi, C. (2022). Patients’ Experiences of Using an eHealth Pain Management Intervention Combined With Psychomotor Physiotherapy: Qualitative Study. JMIR Formative Research, 6(3). https://doi.org/10.2196/34458
- Eriksson, L., Lindström, B., & Ekenberg, L. (2011). Patients’ experiences of telerehabilitation at home after shoulder joint replacement. Journal of Telemedicine and Telecare, 17(1), 25–30. https://doi.org/10.1258/jtt.2010.100317
- Firet, L., Teunissen, T. A. M., Kool, R. B., van Doorn, L., Aourag, M., Lagro-Janssen, A. L. M., & Assendelft, W. J. J. (2021). Women’s adoption of a web-based intervention for stress urinary incontinence: a qualitative study. BMC Health Services Research, 21(1). https://doi.org/10.1186/s12913-021-06585-z
- Geraldo, A., Dores, A. R., Carvalho, I. P., Guerreiro, S., Castro-Caldas, A., & Barbosa, F. (2022). At-distance neurocognitive rehabilitation during COVID-19 pandemic: A first glance of patients’ perspectives about the process and an online platform. Applied Neuropsychology:Adult. https://doi.org/10.1080/23279095.2022.2100993
- Gilbert, A. W., Jaggi, A., & May, C. R. (2019). What is the acceptability of real time 1:1 videoconferencing between clinicians and patients for a follow-up consultation for multi-directional shoulder instability? Shoulder and Elbow, 11(1), 53–59. https://doi.org/10.1177/1758573218796815
- Hasani, F., Malliaras, P., Haines, T., Munteanu, S. E., White, J., Ridgway, J., Nicklen, P., Moran, A., & Jansons, P. (2021). Telehealth sounds a bit challenging, but it has potential: participant and physiotherapist experiences of gym-based exercise intervention for Achilles tendinopathy monitored via telehealth. BMC Musculoskeletal Disorders, 22(1). https://doi.org/10.1186/s12891-020-03907-w
- Higgins JPT, & Green S. (2011). Cochrane Handbook for Systematic Reviews of Interventions. The Cochrane Collaborations; 2011 [updated March 2011].
- Hoaas, H., Andreassen, H. K., Lien, L. A., Hjalmarsen, A., & Zanaboni, P. (2016). Adherence and factors affecting satisfaction in long-term telerehabilitation for patients with chronic obstructive pulmonary disease: A mixed methods study eHealth/ telehealth/ mobile health systems. BMC Medical Informatics and Decision Making, 16(1). https://doi.org/10.1186/s12911-016-0264-9
- Jassil, F. C., Richards, R., Carnemolla, A., Lewis, N., Montagut-Pino, G., Kingett, H., Doyle, J., Kirk, A., Brown, A., Chaiyasoot, K., Devalia, K., Parmar, C., & Batterham, R. L. (2022). Patients’ views and experiences of live supervised tele-exercise classes following bariatric surgery during the COVID-19 pandemic: The BARI-LIFESTYLE qualitative study. Clinical Obesity, 12(2). https://doi.org/10.1111/cob.12499
- Kairy, D., Tousignant, M., Leclerc, N., Côté, A. M., & Levasseur, M. (2013). The patient’s perspective of in-home telerehabilitation physiotherapy services following total knee arthroplasty. International Journal of Environmental Research and Public Health, 10(9), 3998–4011. https://doi.org/10.3390/ijerph10093998
- Knox, K. B., Nickel, D., Donkers, S. J., & Paul, L. (2022). Physiotherapist and participant perspectives from a randomized-controlled trial of physiotherapist-supported online vs. paper-based exercise programs for people with moderate to severe multiple sclerosis. Disability and Rehabilitation. https://doi.org/10.1080/09638288.2022.2055159
- Lawford, B. J., Delany, C., Bennell, K. L., & Hinman, R. S. (2018). “I was really sceptical…But it worked really well”: a qualitative study of patient perceptions of telephone-delivered exercise therapy by physiotherapists for people with knee osteoarthritis. Osteoarthritis and Cartilage, 26(6), 741–750. https://doi.org/10.1016/j.joca.2018.02.909
- Lawford, B. J., Delany, C., Bennell, K. L., & Hinman, R. S. (2019). I was really pleasantly surprised: Firsthand experience and shifts in physical therapist perceptions of telephone-delivered exercise therapy for knee osteoarthritis–A qualitative study. Arthritis Care and Research, 71(4), 545–557. https://doi.org/10.1002/acr.23618
- Lee, A. L., Tilley, L., Baenziger, S., Hoy, R., & Glaspole, I. (2022). The Perceptions of Telehealth Physiotherapy for People with Bronchiectasis during a Global Pandemic-A Qualitative Study. Journal of Clinical Medicine, 11(5). https://doi.org/10.3390/jcm11051315
- Lotan, M., Ippolito, E., Favetta, M., & Romano, A. (2021). Skype Supervised, Individualized, Home-Based Rehabilitation Programs for Individuals With Rett Syndrome and Their Families – Parental Satisfaction and Point of View. Frontiers in Psychology, 12. https://doi.org/10.3389/fpsyg.2021.720927
- Martínez De La Cal, J., Fernández-Sánchez, M., Matarán-Peñarrocha, G. A., Hurley, D. A., Castro-Sánchez, A. M., & Lara-Palomo, I. C. (2021). Physical Therapists’ Opinion of E-Health Treatment of Chronic Low Back Pain. Public Health, 18, 1889. https://doi.org/10.3390/ijerph
- Odole, A. C., Afolabi, K. O., Ushie, B. A., & Odunaiya, N. A. O. (2020). Views of physiotherapists from a low resource setting about physiotherapy at a distance: a qualitative study. European Journal of Physiotherapy, 22(1), 14–19. https://doi.org/10.1080/21679169.2018.1549272
- Pahwa, P. K., Sharma, S., & Mani, S. (2021). The Content and Structure of Tele-physiotherapy module (i-TelePT) for the management of children with Cerebral Palsy in an inclusive educational settings: A Qualitative Study. In European Journal of Molecular & Clinical Medicine, 8(3).
- Palazzo, C., Klinger, E., Dorner, V., Kadri, A., Thierry, O., Boumenir, Y., Martin, W., Poiraudeau, S., & Ville, I. (2016). Barriers to home-based exercise program adherence with chronic low back pain: Patient expectations regarding new technologies. Annals of Physical and Rehabilitation Medicine, 59(2), 107–113. https://doi.org/10.1016/j.rehab.2016.01.009
- Pollock, A., D’Cruz, K., Scheinberg, A., Botchway, E., Harms, L., Amor, D. J., Anderson, V., Bonyhady, B., & Knight, S. (2022). Family-centred care for children with traumatic brain injury and/or spinal cord injury: a qualitative study of service provider perspectives during the COVID-19 pandemic. BMJ Open, 12(6). https://doi.org/10.1136/bmjopen-2021-059534
- Renard, M., Gaboury, I., Michaud, F., & Tousignant, M. (2022). The acceptability of two remote monitoring modalities for patients waiting for services in a physiotherapy outpatient clinic. Musculoskeletal Care, 20(3), 616–624. https://doi.org/10.1002/msc.1622
- Shaw, T., McGregor, D., Brunner, M., Keep, M., Janssen, A., & Barnet, S. (2017). What is eHealth (6)? Development of a conceptual model for ehealth: Qualitative study with key informants. Journal of Medical Internet Research. https://doi.org/10.2196/jmir.8106
- Skolasky, R. L., Kimball, E. R., Galyean, P., Minick, K. I., Brennan, G., McGee, T., Lane, E., Thackeray, A., Bardsley, T., Wegener, S. T., Hunter, S. J., Zickmund, S., & Fritz, J. M. (2022). Identifying Perceptions, Experiences, and Recommendations of Telehealth Physical Therapy for Patients With Chronic Low Back Pain: A Mixed Methods Survey. Archives of Physical Medicine and Rehabilitation, 103(10), 1935–1943. https://doi.org/10.1016/j.apmr.2022.06.006
- Smaerup, M., Grönvall, E., Larsen, S. B., Laessoe, U., Henriksen, J. J., & Damsgaard, E. M. (2017). Exercise gaming–a motivational approach for older adults with vestibular dysfunction. Disability and Rehabilitation: Assistive Technology, 12(2), 137–144. https://doi.org/10.3109/17483107.2015.1104560
- Szturm, T., Imran, Z., Pooyania, S., Kanitkar, A., & Mahana, B. (2021). Evaluation of a Game Based Tele Rehabilitation Platform for In-Home Therapy of Hand-Arm Function Post Stroke: Feasibility Study. PM and R, 13(1), 45–54. https://doi.org/10.1002/pmrj.12354
- van der Meer, H. A., Doomen, A., Visscher, C. M., Engelbert, R. H. H., Nijhuis-van der Sanden, M. W. G., & Speksnijder, C. M. (2022). The additional value of e-Health for patients with a temporomandibular disorder: a mixed methods study on the perspectives of orofacial physical therapists and patients. Disability and Rehabilitation: Assistive Technology, 0(0), 1-19. https://doi.org/10.1080/17483107.2022.2094000
- van Tilburg, M., Kloek, C., Staal, J. B., Bossen, D., & Veenhof, C. (2022). Feasibility of a stratified blended physiotherapy intervention for patients with non-specific low back pain: a mixed methods study. Physiotherapy Theory and Practice, 38(2), 286–298. https://doi.org/10.1080/09593985.2020.1756015
- Vorrink, S., Huisman, C., Kort, H., Troosters, T., & Lammers, J. W. (2017). Perceptions of patients with chronic obstructive pulmonary disease and their physiotherapists regarding the use of an eHealth intervention. JMIR Human Factors, 4(3). https://doi.org/10.2196/humanfactors.7196
- Warland, A., Paraskevopoulos, I., Tsekleves, E., Ryan, J., Nowicky, A., Griscti, J., Levings, H., & Kilbride, C. (2019). The feasibility, acceptability and preliminary efficacy of a low-cost, virtual-reality based, upper-limb stroke rehabilitation device: a mixed methods study. Disability and Rehabilitation, 41(18), 2119–2134. https://doi.org/10.1080/09638288.2018.1459881
- Wittmeier, K. D. M., Hammond, E., Tymko, K., Burnham, K., Janssen, T., Pablo, A. J., Russell, K., Pierce, S., Costello, C., & Protudjer, J. L. P. (2022). “Another Tool in Your Toolkit”: Pediatric Occupational and Physical Therapists’ Perspectives of Initiating Telehealth during the COVID-19 Pandemic. Physical and Occupational Therapy in Pediatrics, 42(5), 465–481. https://doi.org/10.1080/01942638.2022.2065898
- Ziani, M., Trépanier, E., & Goyette, M. (2022). Voices of Teens and Young Adults on the Subject of Teleconsultation in the COVID-19 Context. Journal of Patient Experience, 9. https://doi.org/10.1177/23743735221092565
- Zorginstituut Nederland. (2021). AQUA-Leidraad (voorheen Leidraad voor kwaliteitsstandaarden). https://www.zorginzicht.nl/ontwikkeltools/ontwikkelen/aqua-leidraad
B.3 Patiënt-therapeutrelatie rondom de inzet van zorg op afstand
Aanbevelingen
Maak een inschatting van patiëntspecifieke kenmerken en bepaal op basis daarvan of het opbouwen en onderhouden van de patiënt-therapeutrelatie extra aandacht behoeft.
- Bepaal de mate waarin de patiënt-therapeutrelatie van belang is voor het behalen van de individuele behandeldoelen.
- Bepaal de mate waarin al sprake is van een patiënt-therapeutrelatie.
- Ga na of de volgende patiëntspecifieke kenmerken van invloed kunnen zijn op de patiënt-therapeutrelatie:
- de mate waarin de patiënt vertrouwen heeft in zorg op afstand;
- de mate waarin de patiënt vertrouwen heeft in het opbouwen en onderhouden van een persoonlijke band tussen patiënt en therapeut bij de inzet van zorg op afstand;
- de mate waarin de patiënt verantwoordelijkheid voelt voor diens eigen bijdrage aan de behandeling;
- de mate waarin er bij de patiënt vastgestelde cognitieve beperkingen, gedragsproblemen, gedragsstoornissen of ontwikkelingsstoornissen zijn.
- Evalueer de patiënt-therapeutrelatie met de patiënt op regelmatige basis en bepaal of er aanpassingen in de ratio tussen fysieke consulten en zorg op afstand nodig zijn om de patiënt-therapeutrelatie te bevorderen.
- Evalueer in het geval van video- en telefonische consulten de mate waarin de patiënt zich veilig voelt om ervaringen en gevoelens te delen. Hanteer verder dezelfde strategieën om de relatie tussen patiënt en therapeut te bevorderen als tijdens een regulier behandeltraject
Praktische tips voor de patiënt-therapeutrelatie bij zorg op afstand
- Zorg dat de inhoud van de zorgtechnologie waar mogelijk is gepersonaliseerd op de individuele patiënt.
- Zorg dat de zorgtechnologie waar mogelijk te linken is aan de praktijk en/of therapeut (denk aan logo’s, huisstijl, foto’s).
- Specifieke tips voor videoconsulten:
- Bied expliciet ruimte voor de patiënt om vragen te stellen.
- Luister naar de patiënt en vraag door waar nodig.
- Houd aandacht voor wederzijdse betrokkenheid. Bied expliciet ruimte voor een informeel gesprek.
- Wees bewust dat non-verbale signalen en fysieke signalen, zoals een afwijkende kleur van het gelaat, beperkter in te schatten zijn.
- Zorg voor een professionele omgeving zonder afleidingen en met voldoende privacy (afgesloten ruimte en vraag de patiënt alleen te zijn); dit geldt voor zowel therapeut als patiënt.
Onderbouwing
Aanleiding
Met zorg op afstand wordt bedoeld: alle zorgactiviteiten tussen patiënt en zorgverleners terwijl die zich niet in eenzelfde fysieke ruimte bevinden. Deze richtlijn richt zich specifiek op vormen van zorg op afstand die zorg in de praktijk geheel of gedeeltelijk vervangen, en niet op vormen die een aanvulling zijn op de reguliere behandeling.
Uit de knelpuntenanalyse (zie module Auteurs | Ontwikkeling) kwam naar voren dat het onduidelijk is hoe je als therapeut een goede relatie met de patiënt kunt opbouwen en onderhouden, terwijl je elkaar in persoon minder ziet. Dit heeft geleid tot de volgende uitgangsvraag:
Uitgangsvraag
- Hoe kun je als fysio- of oefentherapeut een goede patiënt-therapeutrelatie opbouwen en onderhouden als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen?
Conclusies op basis van de literatuur en interviews
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews (beschreven in tabblad 3 ‘Verantwoording’) leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. De literatuurstudie en interviews met patiënten en therapeuten geven wel inzicht in de aspecten die als belangrijk worden ervaren bij het opbouwen en onderhouden van een goede patiënt-therapeutrelatie in een traject waarin de zorg (gedeeltelijk) op afstand wordt aangeboden.
Rationale van de aanbeveling
Er zijn verschillende aspecten van belang bij het opbouwen en onderhouden van een goede patiënt-therapeutrelatie. De waarden, voorkeuren en behoeften van patiënten en therapeuten lopen uiteen: er is een redelijke variatie daarin. Daarom acht de werkgroep het van belang om middels een conditionele aanbeveling strategieën in te zetten om de patiënt-therapeutrelatie te bevorderen op basis van patiënt- en therapeutkenmerken en -voorkeuren, en op basis van aspecten van de behandeling of interventie.
De overwegingen (zoals de haalbaarheid en aanvaardbaarheid) die in het proces van bewijs naar aanbeveling zijn genoemd zijn in overeenkomst met de overwegingen uit module B.1. Additioneel geeft de werkgroep aan dat het opbouwen van een relatie via zorg op afstand anders verloopt dan fysiek. Dit komt omdat bij asynchrone vormen van zorg op afstand het aantal contactmoment minder is en bij synchrone vormen van zorg op afstand een deel van de communicatie via het scherm of de telefoon gaat. Hierdoor kan het lastiger zijn een relatie op te bouwen en te onderhouden als (een deel van) de behandeling op afstand wordt aangeboden. Niet alle therapeuten weten hoe ze hieraan moeten werken, vooral niet bij patiënten met complexe klachten. De werkgroep geeft daarom aan dat training nodig is over het opbouwen en onderhouden van een patiënt-therapeutrelatie als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Literatuur en interviews
Om de uitgangsvraag van deze module te beantwoorden is een ‘mixed-methods’-studie uitgevoerd. Er is eerst een kwalitatieve systematische literatuuranalyse uitgevoerd. In semi-gestructureerde interviews met patiënten, fysiotherapeuten en oefentherapeuten is gevraagd of de resultaten hiervan herkend werden binnen de Nederlandse context. De resultaten zijn waar nodig aangevuld, op basis van de interviews.
Zoekactie van de literatuur
De zoekactie voor literatuur van de uitgangsvraag is gelijk aan de zoekactie die is uitgevoerd voor de uitgangsvragen in module B.1. Van 794 artikelen is het volledige artikel gescreend om na te gaan welke artikelen voldeden aan de inclusiecriteria van de zoekvragen van deze module (zie onderstaande tabel). Deze screening op het volledige artikel leverde 40 relevante artikelen op. Zie Bijlage B.3-1 (opent in nieuw tabblad) voor het stroomdiagram van het inclusieproces.
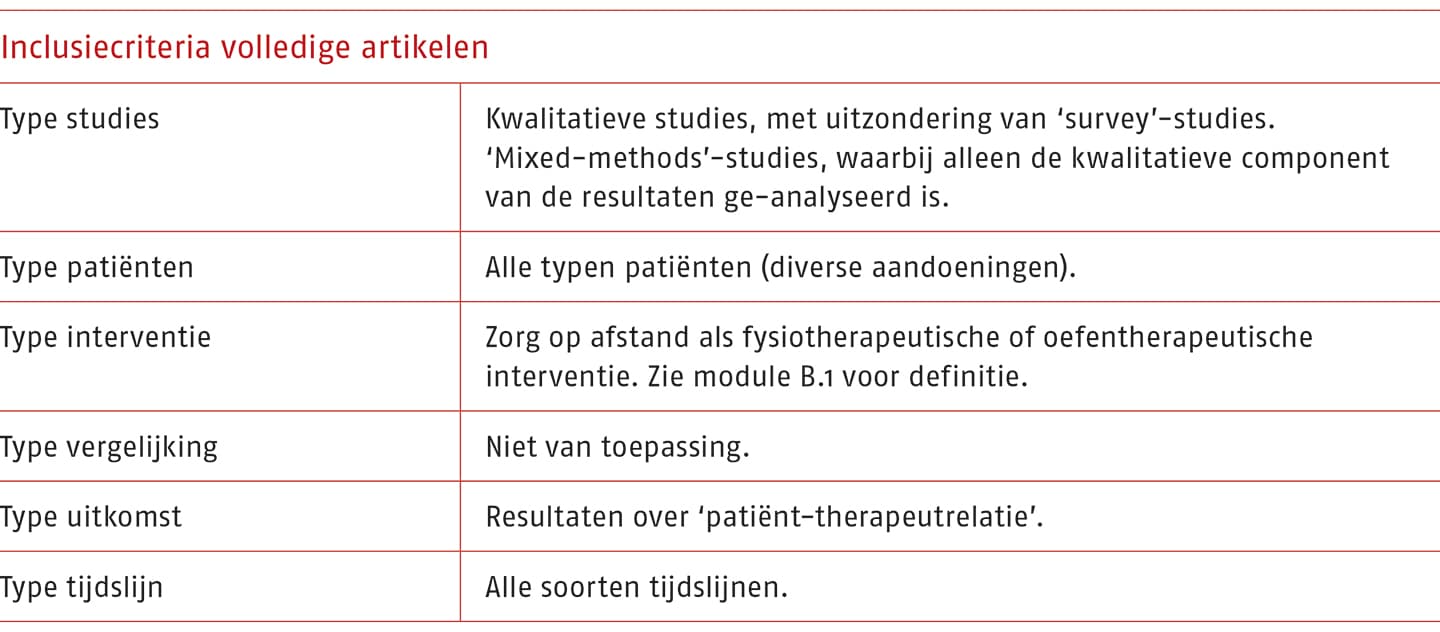
Karakteristieken geïncludeerde studies
De kenmerken van de geïncludeerde studies zijn weergegeven in Bijlage B.3-2. (opent in nieuw tabblad) De 40 ingesloten studies includeerden patiënten met verschillende aandoeningen, namelijk neurologische aandoeningen, knieartrose, multiple sclerosis, chronische pijn, bronchiëctasie, diverse niet-urgente aandoeningen, musculoskeletale pijn of problemen, hartaandoeningen, bariatrische chirurgie, covid-19, incontinentie, chronische of niet-specifieke lage rugpijn, achillespeestendinopathie, traumatische hersen- en/of ruggenmergletsel, cerebrale parese, COPD, orthopedische aandoeningen, vestibulaire disfunctie, schouderinstabiliteit, schoudergewrichtvervanging, totale knieprothese, beroerte, borstkanker, temporomandibulaire aandoening, en Rett-syndroom .
De studies zijn uitgevoerd in Canada, de Verenigde Staten van Amerika, Australië, Nieuw-Zeeland, Saudi-Arabië, Koeweit, Nigeria, India, Noorwegen, Portugal, het Verenigd Koninkrijk, Spanje, Nederland, Frankrijk, Zweden, en Ierland. In 14 studies bestond de interventie uit gedeeltelijke zorg op afstand (twee of meer sessies fysiek), in de overige 26 studies vond de interventie geheel op afstand plaats. In 9 studies was er tijdens de behandeling alleen synchroon contact tussen de therapeut en de patiënt, in 4 studies alleen asynchroon contact en in de overige 27 studies was er zowel synchroon als asynchroon contact. De methode bestond uit interviews (33 studies) of focusgroepstudies (4 studies), of een combinatie van interviews en focusgroepstudies (3 studies). Het perspectief lag bij de patiënt (20 studies), de fysio- of ergotherapeut (8 studies), patiënten en fysiotherapeuten (5 studies) of anders (7 studies). In totaal namen er 391 patiënten, 140 fysio- of ergotherapeuten en 96 anderen (o.a. verpleegkundigen, managers van verzekeringsdiensten, docenten) deel aan interviews of focusgroepen in de studies.
De leeftijd van de patiënten varieerde van 14 tot 76 jaar en de leeftijd van de fysio- of ergotherapeuten varieerde van 24 tot 83 jaar.
Interviews
Een onderzoeker met ervaring in kwalitatief onderzoek nam semi-gestructureerde interviews af bij 8 fysio-/oefentherapeuten en 7 patiënten. De therapeuten zijn geworven door het KNGF en de VvOCM via de zogenaamde ‘regioadviseurs’ die contacten onderhouden met de leden; daarnaast zijn nieuwsbrieven en social media ingezet bij de werving. De fysio- en oefentherapeuten pasten zorg op afstand toe gedurende of na de periode van lockdowns. Patiënten zijn geworven door Patiëntenfederatie Nederland. Om maximale variatie te verkrijgen in patiëntkarakteristieken, is doelgericht geworven. De belangrijkste criteria hiervoor waren het opleidingsniveau van de patiënt en de ervaring met zorg op afstand (positief versus negatief).
Karakteristieken van geïnterviewde therapeuten
Bij de interviews die voor deze module zijn uitgevoerd is gesproken met 6 fysiotherapeuten en 2 oefentherapeuten: 7 vrouwen en 1 man. De leeftijd varieerde van 31 tot 55 jaar. Vier van de geïnterviewden hadden een master afgerond (2 master geriatriefysiotherapie, 2 master manueel therapie). De ervaring van de geïnterviewden met fysio- en/of oefentherapie op afstand was voor 4 positief, voor 1 negatief en voor 3 zowel positief als negatief.
Karakteristieken van geïnterviewde patiënten
In totaal zijn voor deze module 7 patiënten geïnterviewd: 4 vrouwen en 3 mannen. De leeftijd varieerde van 32 tot 72 jaar. De hoogst afgeronde opleiding was lagere school (n=1), middelbaar algemeen onderwijs (n=1), middelbaar beroepsonderwijs (n=2), hoger beroepsonderwijs (n=1), wetenschappelijk onderwijs (n=1) en postacademisch onderwijs (n=1). Hun ervaring met fysio- en/of oefentherapie op afstand was voor 2 positief, voor 3 zowel positief als negatief en voor 2 negatief.
Data-extractie
Literatuuranalyse
De resultatensecties van de geïncludeerde artikelen zijn gecodeerd in drie stappen in Atlas.ti 23. Gestart is met open codering. Vervolgens heeft één onderzoeker de codes samengebracht tot categorieën via axiale codering. Selectieve codering heeft geleid tot overkoepelende thema’s en een beschrijving van de resultaten per uitgangsvraag. Zie Bijlage B.3-3 (opent in nieuw tabblad) voor de definitieve codeboom van het kwalitatieve literatuuronderzoek. Hierin staan de codes per uitgangsvraag weergegeven. Ook is inzichtelijk gemaakt welke artikelen resultaten leverden voor de uitgangsvraag in deze module. 23 artikelen leverden input voor deze uitgangsvraag . Een uitgebreid overzicht hiervan is te vinden in het Excel-bestand ‘UV3, 4, 5 – Artikelen per uitgangsvraag’. Daarnaast is inzichtelijk gemaakt welke codes voortkwamen uit welk artikel, onderverdeeld in de overige uitgangsvragen. Een uitgebreid overzicht hiervan is te vinden in het Excel-Bestand ‘UV3, 4, 5 – Codes per artikel’.
Beide Excel-bestanden zijn op te vragen bij de Kerngroep. Op basis van de overkoepelende thema’s en axiale codes is een interviewleidraad voor fysio-/oefentherapeuten en patiënten opgesteld (zie Bijlage B.3-4 (opent in nieuw tabblad)).
Kwalitatieve analyse
De interviews zijn opgenomen en na afloop woordelijk getranscribeerd. De transcripten zijn gecodeerd in drie stappen in Atlas.ti 23. Gestart is met codering, gebruikmakend van de codeboom uit het kwalitatieve literatuuronderzoek (Bijlage B.3-3 (opent in nieuw tabblad)). Aan deze codeboom zijn codes toegevoegd, die nog niet uit het kwalitatieve literatuuronderzoek naar voren waren gekomen. Zie Bijlage B.3-5 (opent in nieuw tabblad) voor de additionele codes uit de interviews. Dit heeft geleid tot een uitbreiding van de codeboom die volgde uit het kwalitatieve literatuuronderzoek. Bijlage B.3-6 (opent in nieuw tabblad) bevat de definitieve codeboom, waarin de codering van het kwalitatieve literatuuronderzoek en de interviews zijn gecombineerd. Vervolgens hebben twee onderzoekers gezamenlijk de codes samengebracht tot categorieën via axiale codering. Selectieve codering heeft geleid tot overkoepelende thema’s en een beschrijving van de resultaten per uitgangsvraag.
Resultaten kwalitatieve analyse
De resultaten van de systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en de uitkomsten van de semi-gestructureerde interviews worden in deze paragraaf samengevat. De resultaten geven inzicht in de aspecten die belangrijk zijn bij het opbouwen en onderhouden van een goede patiënt-therapeutrelatie. Deze aspecten zijn ingedeeld in drie thema’s, namelijk: persoonlijke aspecten, aspecten van de interventie/behandeling, en specifieke aspecten van zorg op afstand.
Persoonlijke aspecten
Of het lukt om een goede patiënt-therapeutrelatie op te bouwen en te onderhouden als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen, is afhankelijk van zowel de patiënt als de therapeut. Er spelen daarbij een aantal persoonlijke aspecten een rol . Zo is het van invloed of patiënten en therapeuten vertrouwen hebben in de online zorg en online communicatie. Het is van belang dat patiënten zich veilig voelen om hun ervaringen en gevoelens te delen. Het blijkt dat een deel van de patiënten een gevoel van intimiteit ervaart bij zorg op afstand, omdat deze patiënten in hun eigen huiselijke omgeving vrijer zijn dan in de fysiotherapiepraktijk.
Persoonlijke aspecten van de patiënt die zorg op afstand kunnen belemmeren zijn gedragsproblematiek (bijv. autisme), gêne om voor een camera te staan bij videobellen, angst om het persoonlijke contact met de therapeut en het gezondheidssysteem te verliezen, en angst voor het gebrek aan een persoonlijke band tussen patiënt en therapeut. Leeftijd kan een rol spelen in het opbouwen van een online relatie: sommige geïnterviewden gaven aan dat de jonge generatie makkelijker online een band opbouwt dan de oudere generatie. Nadelige persoonlijke factoren van therapeuten zijn angst om vervangen te worden door technologie, en onzekerheden over het gebruik van zorg op afstand.
Zorg op afstand leidt er meestal toe dat patiënten zelf aan de slag moeten, waarbij de therapeut meer een coachende rol aanneemt. Voor een deel van de patiënten betekent dit dat ze gestimuleerd moeten worden om verantwoordelijkheid te pakken voor hun eigen therapie. Bij anderen leidt zorg op afstand vanzelf tot een groter gevoel van verantwoordelijkheid, omdat ze een grotere zelfeffectiviteit hebben en meer vertrouwen op hun zelfmanagement bij het doen van oefeningen. Zorg op afstand kan dus leiden tot meer betrokkenheid. Therapeuten geven aan dat zorg op afstand hen in staat stelt om meer regulier contact met patiënten te hebben.
Mogelijkheden om de relatie tussen patiënt en therapeut te bevorderen zijn voldoende betrokkenheid bij zorg op afstand tonen, luisteren, vragen stellen en doorvragen. Een therapeut kan aan het begin van de afspraak bijvoorbeeld terugkomen op wat de patiënt in zijn of haar vrije tijd gedaan heeft. Daarnaast is het van belang om expliciet ruimte te creëren voor vragen van de patiënt: bij digitale ontmoetingen bestaat namelijk het risico dat iemand minder snel vragen stelt dan tijdens een fysieke afspraak. Wat ook kan bijdragen aan een persoonlijke band is om jezelf als therapeut al voor aanvang van het eerste consult voor te stellen.
Daarnaast kunnen omgevingsfactoren de patiënt-therapeutrelatie beïnvloeden. Het is daarom belangrijk dat patiënt en therapeut volledig op elkaar kunnen focussen en niet afgeleid worden door factoren in de omgeving.
Aspecten interventie/behandeling
Ook zijn aspecten gerelateerd aan de interventie of behandeling van belang bij het opbouwen en onderhouden van een goede patiënt-therapeutrelatie als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Het visuele aspect van videobellen draagt bij aan het opbouwen en onderhouden van een goede patiënt-therapeutrelatie. De communicatie is namelijk persoonlijker dan bij een telefonisch consult, waardoor ook non-verbale tekenen van de patiënt meegenomen kunnen worden.
Soms kunnen therapeuten een patiënt echter moeilijk inschatten bij zorg op afstand. Therapeuten missen online makkelijker non-verbale signalen. Dat geldt ook voor fysieke signalen, zoals een afwijkende kleur van het gelaat (die afhankelijk van de scherminstelling is en daardoor moeilijker te bepalen). Therapeuten geven aan dat patiënten bovendien kunnen veinzen dat het goed met ze gaat.
Mogelijkheden om tijdens de behandeling de relatie tussen patiënt en therapeut te bevorderen zijn beschreven in de voorgaande paragraaf ‘persoonlijke aspecten’.
Het blijkt dat een bestaande relatie tussen therapeut en patiënt het gebruik van zorg op afstand ten goede komt. Als de therapeut en de patiënt elkaar al van eerder kennen, bevordert dit de samenwerking, wat als een meerwaarde wordt gezien voor zorg op afstand. Verder is het belangrijk dat de inzet van zorg op afstand flexibel is. Het geeft patiënten vertrouwen in de therapeut als ze de mogelijkheid hebben om over te stappen van zorg op afstand naar fysieke fysiotherapie.
Specifieke aspecten van zorg op afstand
Zorg op afstand an sich kan ook het opbouwen en onderhouden van een goede patiënt-therapeutrelatie beïnvloeden.
Enerzijds kan zorg op afstand de patiënt-therapeutrelatie nadelig beïnvloeden. Het blijkt dat de patiënt-therapeutrelatie online langzamer ontstaat dan bij fysieke zorg. Het is lastig om digitaal een persoonlijke band op te bouwen. Eveneens blijkt dat de patiënt-therapeutrelatie bij zorg op afstand vaak slechter is dan bij fysieke zorg. Dit speelt vooral een rol bij oudere patiënten, onder andere door cognitieve en fysieke beperkingen. De slechtere band komt ook doordat online trajecten soms korter zijn dan fysieke trajecten. Daarnaast blijkt dat de online band vaak als minder persoonlijk wordt ervaren, door het gebrek aan persoonlijk en sociaal contact, steun en connectie. Ook blijkt dat de patiënt-therapeutrelatie kan verslechteren gedurende het traject, vooral wanneer patiënten wel de behoefte hebben om de therapeut fysiek te zien om hun ervaringen te bespreken en wanneer ze een gebrek aan persoonlijk contact ervaren.
Anderzijds kan zorg op afstand de patiënt-therapeutrelatie ten goede komen. Er kan een goede band ontstaan bij voldoende communicatie tussen patiënt en therapeut, een gedeelde toewijding aan het doel, aandacht en flexibiliteit van de therapeut en als de patiënt bekendheid met en vertrouwen in zijn eigen rol in het behandelproces krijgt. Een deel van de patiënten en therapeuten geeft aan meer betrokkenheid te ervaren tijdens fysieke zorg dan bij zorg op afstand. Dit wordt veroorzaakt door regulier contact tussen de therapeut en de patiënt, interesse tonen d.m.v. een persoonlijk praatje, elkaar leren kennen en ruimte geven aan de patiënt om vragen te stellen. Een deel van de patiënten en therapeuten ervaart een grotere mate van intimiteit tijdens videoconsulten dan bij fysieke zorg. Patiënten geven aan dat ze het gevoel hebben dat er naar ze geluisterd wordt en dat ze de onverdeelde focus en aandacht krijgen van de therapeut. Ook zijn sommige patiënten vrijer in hun eigen huiselijke omgeving, en ervaren ze een groter gevoel van afstand. Het feit dat zorg op afstand als minder persoonlijk wordt ervaren en er een groter gevoel van afstand wordt ervaren kan namelijk ook als positief gezien worden. Therapeuten geven aan dat het beëindigen van een behandeling vergemakkelijkt wordt, door een meer zakelijke relatie bij zorg op afstand. Therapeuten geven ook aan dat patiënten zelf met een oefenschema aan de slag moeten, wat bijdraagt aan zelfmanagement.
Criteria voor het formuleren van de aanbevelingen
Van bewijs naar aanbeveling
Er zijn internationaal erkende criteria gehanteerd voor het beoordelen van het bewijs dat ten grondslag ligt aan de aanbevelingen. Dit zijn de gewenste effecten, ongewenste effecten, kwaliteit van bewijs, waarden en voorkeuren van patiënten, balans gewenste en ongewenste effecten, economische overwegingen en kosteneffectiviteit, gelijkheid, aanvaardbaarheid en ten slotte haalbaarheid. Deze criteria, evenals de overige overwegingen die de werkgroep formuleerde, bepalen de sterkte van de aanbeveling
Gewenste effecten
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen gewenste effecten geformuleerd.
Ongewenste effecten
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen ongewenste effecten geformuleerd. De werkgroep is van mening dat er geen ongewenste effecten te verwachten zijn van het opbouwen en onderhouden van de patiënt-therapeutrelatie als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Kwaliteit van bewijs
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen kwaliteit van bewijs geformuleerd.
Waarden en voorkeuren van patiënten
De werkgroep beoordeelt dat de patiënten verschillend denken over hoe een goede patiënt-therapeutrelatie is op te bouwen en te onderhouden.
Het grootste deel van de patiënten vindt het belangrijk een persoonlijke band met de therapeut te ontwikkelen en onderhouden. Als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen varieert de aanpak om een goede patiënt-therapeutrelatie op te bouwen en te onderhouden per patiënt en per therapeut. Daarbij spelen persoonlijke aspecten van de patiënt een rol. De diversiteit in patiënten vraagt dan ook om een persoonlijke aanpak.
Persoonlijke aspecten die de patiënt-therapeutrelatie kunnen beïnvloeden zijn: cognitieve beperkingen, fysieke beperkingen, vertrouwen in online zorg en communicatie, veilig voelen, gevoel van intimiteit, gedragsproblematiek, gêne over het voor een camera staan bij videobellen, angst voor het gebrek aan een persoonlijke band tussen patiënt en therapeut.
Een deel van de patiënten moet gestimuleerd worden om verantwoordelijkheid te pakken voor hun eigen herstel. Bij andere patiënten leidt zorg op afstand min of meer vanzelf tot een groter gevoel van eigen verantwoordelijkheid, omdat ze een grotere zelfeffectiviteit hebben en meer vertrouwen op hun zelfmanagement bij het doen van oefeningen. Zorg op afstand kan dan leiden tot meer betrokkenheid. Therapeuten geven aan dat zorg op afstand hen in staat stelt om meer regulier contact met patiënten te hebben. Een voorbeeld hiervan is het inzetten van videobellen om patiënten op reguliere basis geruststelling te bieden over hun voortgang. Een andere mogelijkheid is het sturen van e-mails na een oefensessie, om patiënten gemotiveerd te houden voor hun deelname.
De patiënt-therapeutrelatie kan de behandeling beïnvloeden. Een deel van de patiënten en therapeuten ervaart een grotere mate van intimiteit tijdens videoconsulten dan bij fysieke zorg. Patiënten geven aan dat ze het gevoel hebben dat er naar ze geluisterd wordt en dat ze de onverdeelde focus en aandacht krijgen van de therapeut. Ook communiceren sommige patiënten vrijer in hun eigen huiselijke omgeving en durven ze zich kwetsbaarder op te stellen. Wel ervaart een deel van de patiënten een gevoel van afstand.
De werkgroep beaamt dat videobellen het voordeel heeft dat het de context van de patiënten in hun thuisomgeving inzichtelijk maakt. Videobellen is als het ware een virtueel huisbezoek en kan inzicht geven in de veiligheid en de cognitie van patiënten.
De werkgroep beaamt dat zorg op afstand kan leiden tot sneller contact tussen patiënt en therapeut (bijv. via een chatfunctie), wat een positieve bijdrage levert aan de patiënt-therapeutrelatie. Ook draagt dit voor patiënten bij aan een gevoel van verbintenis met en betrokkenheid bij de therapeut.
Niet alle patiënten hebben echter behoefte aan videobellen, vult de werkgroep aan. Soms voldoet telefonisch contact. Ook het sturen van video’s met oefeningen uit het consult kan een toevoeging zijn voor de patiënt, wat bijdraagt aan de patiënt-therapeutrelatie.
De werkgroep vult daarnaast aan dat zorg op afstand waar mogelijk gepersonaliseerd moet zijn voor de praktijk. Denk hierbij aan het gebruik van het logo en de huisstijl van de praktijk in online informatiemateriaal. Een ander voorbeeld is het toespitsen van een oefenschema via de app op de individuele patiënt. Dit zorgt voor herkenbaarheid van de praktijk en het draagt voor de patiënt bij aan het gevoel van een persoonlijke benadering.
Balans gewenste en ongewenste effecten
De werkgroep acht het opbouwen en onderhouden van een goede patiënt-therapeutrelatie als belangrijk voor een succesvolle behandeling wanneer fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen. Hierbij zijn geen ongewenste effecten te verwachten.
Economische overwegingen en kosteneffectiviteit
De werkgroep verwacht geen extra kosten bij het opbouwen en onderhouden van een goede patiënt-therapeut relatie als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Gelijkheid
De werkgroep verwacht dat het opbouwen en onderhouden van een goede patiënt-therapeutrelatie geen invloed heeft op gelijkheid als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Aanvaardbaarheid
De werkgroep beoordeelt dat het opbouwen en onderhouden van een goede patiënt-therapeutrelatie aanvaardbaar is als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Haalbaarheid
De haalbaarheid van de aanbevelingen voor het opbouwen en onderhouden van een goede patiënt-therapeutrelatie als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen wordt door de werkgroep als waarschijnlijk wel realistisch beoordeeld.
De volgende aspecten kunnen hierbij belemmerend werken en de haalbaarheid nadelig beïnvloeden:
- Persoonlijke waarden, voorkeuren en behoeften, die kunnen variëren per patiënt en per therapeut en die eerder staan beschreven onder de kop ‘waarden en voorkeuren van patiënten’. De mogelijkheden die de therapeut heeft om de patiënt-therapeutrelatie te beïnvloeden staan hierna beschreven onder de kop ‘eventuele additionele overwegingen’.
- Bij videoconsulten kunnen omgevingsfactoren en privacy een rol spelen. Het is belangrijk dat patiënt en therapeut volledig op elkaar kunnen focussen en niet afgeleid worden door factoren in de omgeving. Kies voor een omgeving zonder afleidingen en met voldoende privacy. Een rustige omgeving draagt bij aan de focus tussen patiënt en therapeut.
- Gebrek aan een visueel aspect. Therapeuten kunnen bij gebrek aan een visueel aspect de patiënt moeilijk of niet inschatten aangezien non-verbale signalen en fysieke signalen ontbreken.
Wat het opbouwen en onderhouden van een goede patiënt-therapeutrelatie bevordert als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen, is als de therapeut en de patiënt al een bestaande relatie hebben. Dit wordt als een meerwaarde gezien en bevordert de samenwerking tijdens zorg op afstand.
De werkgroep herkent de opgehaalde resultaten en geeft daarnaast aan dat het opbouwen van een relatie op afstand anders is dan fysiek. Het is lastiger een relatie op afstand op te bouwen en te onderhouden. Niet alle therapeuten weten hoe ze hieraan moeten werken, vooral niet bij patiënten met complexe klachten. Het opbouwen en onderhouden van een patiënt-therapeutrelatie bij zorg op afstand zou terug moeten komen in de opleiding, zodat therapeuten hierin geschoold worden en hier ervaring mee krijgen.
Additionele overwegingen
De werkgroep is van mening dat de volgende overwegingen ook van belang zijn bij het opbouwen en onderhouden van een goede patiënt-therapeutrelatie als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Zorg op afstand kan de patiënt-therapeutrelatie nadelig beïnvloeden. Het kan zijn dat patiënten behoefte hebben om de therapeut fysiek te zien om hun ervaringen te bespreken of omdat ze een gebrek aan persoonlijk contact ervaren. In deze gevallen kan het van belang zijn om de relatie tussen patiënt en therapeut te versterken. Mogelijkheden hiervoor zijn:
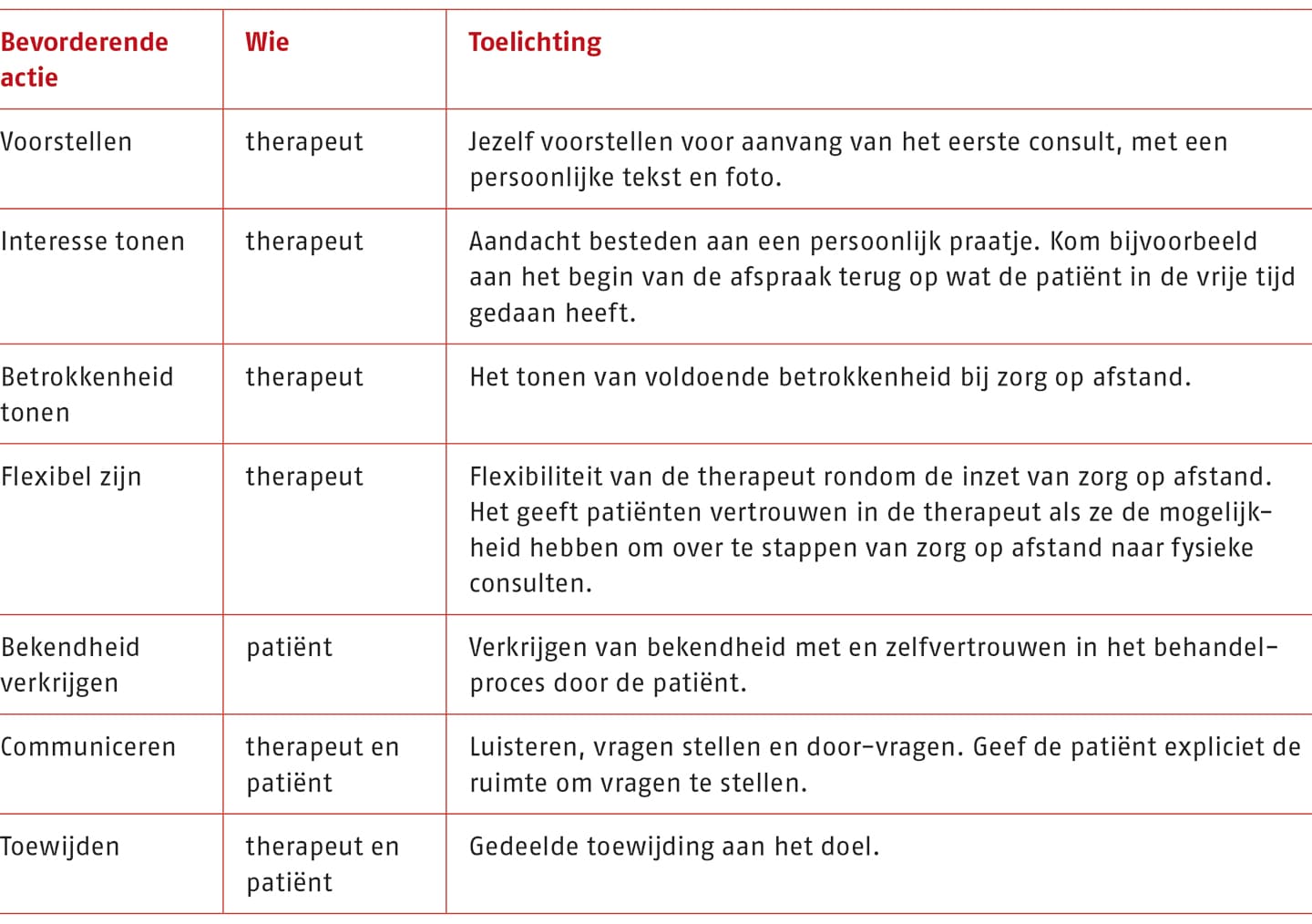
Daarnaast beaamt de werkgroep dat de patiënt-therapeutrelatie wordt bevorderd wanneer de therapeut de patiënt stimuleert, motiveert, en betrokken is. Ook het nauwer en sneller in contact komen met de patiënt draagt hieraan bij.
De werkgroep vult aan dat het belang van het opbouwen van een patiënt-therapeutrelatie afhangt van het behandeldoel en de patiëntengroep.
Kennislacunes
De werkgroep heeft geen kennislacunes opgesteld.
- Abramsky, H., Kaur, P., Robitaille, M., Taggio, L., Kosemetzky, P. K., Foster, H., Gibson, B. E., Bergeron, M., & Jachyra, P. (2018). Patients’ perspectives on and experiences of home exercise programmes delivered with a mobile application. Physiotherapy Canada, 70(2), 171–178. https://doi.org/10.3138/ptc.2016-87
- Akl EA, Welch V, Pottie K, Eslava-Schmalbach J, Darzi A, S. I., Katikireddi SV, Singh J Murad MH, Meerpohl, J, Stanev R, Lang E, Matovinovic E, Shea B, Agoritsas T, Alexander PE, Snellman A, Brignardello-Petersen R, Gloss D, Thabane L, Shi C, Stein AT, Sharaf R, Briel M, Guyatt G, Schunemann H, Tugwell P. (2017). GRADE equity guidelines 2: considering health equity in GRADE guideline development: equity extension of the guideline development checklist. J Clin Epidemiol, 90, 68–75. https://doi.org/10.1016/j.jclinepi.2017.01.017
- Albahrouh, S. I., & Buabbas, A. J. (2021). Physiotherapists’ perceptions of and willingness to use telerehabilitation in Kuwait during the COVID-19 pandemic. BMC Medical Informatics and Decision Making, 21(1). https://doi.org/10.1186/s12911-021-01478-x
- Alrushud, A., Alamam, D., Alharthi, A., Shaheen, A., Alotaibi, N., AlSabhan, R., Alharbi, S., Ali, N., Mohammed, E., & Sweeh, J. (2022). Physical therapists’ perceptions of and satisfaction with delivering telerehabilitation sessions to patients with knee osteoarthritis during the Covid-19 pandemic: Preliminary study. Musculoskeletal Care, 20(4), 926–936. https://doi.org/10.1002/msc.1666
- Barton, C. J., Ezzat, A. M., Merolli, M., Williams, C. M., Haines, T., Mehta, N., & Malliaras, P. (2022). “It’s second best”: A mixed-methods evaluation of the experiences and attitudes of people with musculoskeletal pain towards physiotherapist delivered telehealth during the COVID-19 pandemic. Musculoskeletal Science and Practice, 58. https://doi.org/10.1016/j.msksp.2021.102500
- Bernal-Utrera, C., Anarte-Lazo, E., De-La-barrera-aranda, E., Fernandez-Bueno, L., Saavedra-Hernandez, M., Gonzalez-Gerez, J. J., Serrera-Figallo, M. A., & Rodriguez-Blanco, C. (2021). Perspectives and attitudes of patients with covid-19 toward a telerehabilitation programme: A qualitative study. International Journal of Environmental Research and Public Health, 18(15). https://doi.org/10.3390/ijerph18157845
- Brennan, L., Kessie, T., & Caulfield, B. (2020). Patient experiences of rehabilitation and the potential for an mhealth system with biofeedback after breast cancer surgery: Qualitative study. JMIR MHealth and UHealth, 8(7). https://doi.org/10.2196/19721
- Buabbas, A. J., Albahrouh, S. E., Alrowayeh, H. N., & Alshawaf, H. (2022). Telerehabilitation during the COVID-19 Pandemic: Patients and Physical Therapists’ Experiences. Medical Principles and Practice, 31(2), 156–164. https://doi.org/10.1159/000523775
- Cartledge, S., Rawstorn, J. C., Tran, M., Ryan, P., Howden, E. J., & Jackson, A. (2022). Telehealth is here to stay but not without challenges: a consultation of cardiac rehabilitation clinicians during COVID-19 in Victoria, Australia. European Journal of Cardiovascular Nursing, 21(6), 548–558. https://doi.org/10.1093/eurjcn/zvab118
- Casillas, A., Valdovinos, C., Wang, E., Abhat, A., Mendez, C., Gutierrez, G., Portz, J., Brown, A., & Lyles, C. R. (2022). Perspectives from leadership and frontline staff on telehealth transitions in the Los Angeles safety net during the COVID-19 pandemic and beyond. Frontiers in Digital Health, 4. https://doi.org/10.3389/fdgth.2022.944860
- Chen, Y., Chen, Y., Zheng, K., Dodakian, L., See, J., Zhou, R., Chiu, N., Augsburger, R., McKenzie, A., & Cramer, S. C. (2020). A qualitative study on user acceptance of a home-based stroke telerehabilitation system. Topics in Stroke Rehabilitation, 27(2), 81–92. https://doi.org/10.1080/10749357.2019.1683792
- Damhus, C. S., Emme, C., & Hansen, H. (2018). Barriers and enablers of COPD telerehabilitation – A frontline staff perspective. International Journal of COPD, 13, 2473–2482. https://doi.org/10.2147/COPD.S167501
- Eiken, A. G., Nordanger, D., Nes, L. S., & Varsi, C. (2022). Patients’ Experiences of Using an eHealth Pain Management Intervention Combined With Psychomotor Physiotherapy: Qualitative Study. JMIR Formative Research, 6(3). https://doi.org/10.2196/34458
- Eriksson, L., Lindström, B., & Ekenberg, L. (2011). Patients’ experiences of telerehabilitation at home after shoulder joint replacement. Journal of Telemedicine and Telecare, 17(1), 25–30. https://doi.org/10.1258/jtt.2010.100317
- Firet, L., Teunissen, T. A. M., Kool, R. B., van Doorn, L., Aourag, M., Lagro-Janssen, A. L. M., & Assendelft, W. J. J. (2021). Women’s adoption of a web-based intervention for stress urinary incontinence: a qualitative study. BMC Health Services Research, 21(1). https://doi.org/10.1186/s12913-021-06585-z
- Geraldo, A., Dores, A. R., Carvalho, I. P., Guerreiro, S., Castro-Caldas, A., & Barbosa, F. (2022). At-distance neurocognitive rehabilitation during COVID-19 pandemic: A first glance of patients’ perspectives about the process and an online platform. Applied Neuropsychology:Adult. https://doi.org/10.1080/23279095.2022.2100993
- Gilbert, A. W., Jaggi, A., & May, C. R. (2019). What is the acceptability of real time 1:1 videoconferencing between clinicians and patients for a follow-up consultation for multi-directional shoulder instability? Shoulder and Elbow, 11(1), 53–59. https://doi.org/10.1177/1758573218796815
- Hasani, F., Malliaras, P., Haines, T., Munteanu, S. E., White, J., Ridgway, J., Nicklen, P., Moran, A., & Jansons, P. (2021). Telehealth sounds a bit challenging, but it has potential: participant and physiotherapist experiences of gym-based exercise intervention for Achilles tendinopathy monitored via telehealth. BMC Musculoskeletal Disorders, 22(1). https://doi.org/10.1186/s12891-020-03907-w
- Higgins JPT, & Green S. (2011). Cochrane Handbook for Systematic Reviews of Interventions. The Cochrane Collaborations; 2011 [updated March 2011].
- Hoaas, H., Andreassen, H. K., Lien, L. A., Hjalmarsen, A., & Zanaboni, P. (2016). Adherence and factors affecting satisfaction in long-term telerehabilitation for patients with chronic obstructive pulmonary disease: A mixed methods study eHealth/ telehealth/ mobile health systems. BMC Medical Informatics and Decision Making, 16(1). https://doi.org/10.1186/s12911-016-0264-9
- Jassil, F. C., Richards, R., Carnemolla, A., Lewis, N., Montagut-Pino, G., Kingett, H., Doyle, J., Kirk, A., Brown, A., Chaiyasoot, K., Devalia, K., Parmar, C., & Batterham, R. L. (2022). Patients’ views and experiences of live supervised tele-exercise classes following bariatric surgery during the COVID-19 pandemic: The BARI-LIFESTYLE qualitative study. Clinical Obesity, 12(2). https://doi.org/10.1111/cob.12499
- Kairy, D., Tousignant, M., Leclerc, N., Côté, A. M., & Levasseur, M. (2013). The patient’s perspective of in-home telerehabilitation physiotherapy services following total knee arthroplasty. International Journal of Environmental Research and Public Health, 10(9), 3998–4011. https://doi.org/10.3390/ijerph10093998
- Knox, K. B., Nickel, D., Donkers, S. J., & Paul, L. (2022). Physiotherapist and participant perspectives from a randomized-controlled trial of physiotherapist-supported online vs. paper-based exercise programs for people with moderate to severe multiple sclerosis. Disability and Rehabilitation. https://doi.org/10.1080/09638288.2022.2055159
- Lawford, B. J., Delany, C., Bennell, K. L., & Hinman, R. S. (2018). “I was really sceptical…But it worked really well”: a qualitative study of patient perceptions of telephone-delivered exercise therapy by physiotherapists for people with knee osteoarthritis. Osteoarthritis and Cartilage, 26(6), 741–750. https://doi.org/10.1016/j.joca.2018.02.909
- Lawford, B. J., Delany, C., Bennell, K. L., & Hinman, R. S. (2019). I was really pleasantly surprised: Firsthand experience and shifts in physical therapist perceptions of telephone-delivered exercise therapy for knee osteoarthritis–A qualitative study. Arthritis Care and Research, 71(4), 545–557. https://doi.org/10.1002/acr.23618
- Lee, A. L., Tilley, L., Baenziger, S., Hoy, R., & Glaspole, I. (2022). The Perceptions of Telehealth Physiotherapy for People with Bronchiectasis during a Global Pandemic-A Qualitative Study. Journal of Clinical Medicine, 11(5). https://doi.org/10.3390/jcm11051315
- Lotan, M., Ippolito, E., Favetta, M., & Romano, A. (2021). Skype Supervised, Individualized, Home-Based Rehabilitation Programs for Individuals With Rett Syndrome and Their Families – Parental Satisfaction and Point of View. Frontiers in Psychology, 12. https://doi.org/10.3389/fpsyg.2021.720927
- Martínez De La Cal, J., Fernández-Sánchez, M., Matarán-Peñarrocha, G. A., Hurley, D. A., Castro-Sánchez, A. M., & Lara-Palomo, I. C. (2021). Physical Therapists’ Opinion of E-Health Treatment of Chronic Low Back Pain. Public Health, 18, 1889. https://doi.org/10.3390/ijerph
- Odole, A. C., Afolabi, K. O., Ushie, B. A., & Odunaiya, N. A. O. (2020). Views of physiotherapists from a low resource setting about physiotherapy at a distance: a qualitative study. European Journal of Physiotherapy, 22(1), 14–19. https://doi.org/10.1080/21679169.2018.1549272
- Pahwa, P. K., Sharma, S., & Mani, S. (2021). The Content and Structure of Tele-physiotherapy module (i-TelePT) for the management of children with Cerebral Palsy in an inclusive educational settings: A Qualitative Study. In European Journal of Molecular & Clinical Medicine, 8(3).
- Palazzo, C., Klinger, E., Dorner, V., Kadri, A., Thierry, O., Boumenir, Y., Martin, W., Poiraudeau, S., & Ville, I. (2016). Barriers to home-based exercise program adherence with chronic low back pain: Patient expectations regarding new technologies. Annals of Physical and Rehabilitation Medicine, 59(2), 107–113. https://doi.org/10.1016/j.rehab.2016.01.009
- Pollock, A., D’Cruz, K., Scheinberg, A., Botchway, E., Harms, L., Amor, D. J., Anderson, V., Bonyhady, B., & Knight, S. (2022). Family-centred care for children with traumatic brain injury and/or spinal cord injury: a qualitative study of service provider perspectives during the COVID-19 pandemic. BMJ Open, 12(6). https://doi.org/10.1136/bmjopen-2021-059534
- Renard, M., Gaboury, I., Michaud, F., & Tousignant, M. (2022). The acceptability of two remote monitoring modalities for patients waiting for services in a physiotherapy outpatient clinic. Musculoskeletal Care, 20(3), 616–624. https://doi.org/10.1002/msc.1622
- Shaw, T., McGregor, D., Brunner, M., Keep, M., Janssen, A., & Barnet, S. (2017). What is eHealth (6)? Development of a conceptual model for ehealth: Qualitative study with key informants. Journal of Medical Internet Research. https://doi.org/10.2196/jmir.8106
- Skolasky, R. L., Kimball, E. R., Galyean, P., Minick, K. I., Brennan, G., McGee, T., Lane, E., Thackeray, A., Bardsley, T., Wegener, S. T., Hunter, S. J., Zickmund, S., & Fritz, J. M. (2022). Identifying Perceptions, Experiences, and Recommendations of Telehealth Physical Therapy for Patients With Chronic Low Back Pain: A Mixed Methods Survey. Archives of Physical Medicine and Rehabilitation, 103(10), 1935–1943. https://doi.org/10.1016/j.apmr.2022.06.006
- Smaerup, M., Grönvall, E., Larsen, S. B., Laessoe, U., Henriksen, J. J., & Damsgaard, E. M. (2017). Exercise gaming–a motivational approach for older adults with vestibular dysfunction. Disability and Rehabilitation: Assistive Technology, 12(2), 137–144. https://doi.org/10.3109/17483107.2015.1104560
- Szturm, T., Imran, Z., Pooyania, S., Kanitkar, A., & Mahana, B. (2021). Evaluation of a Game Based Tele Rehabilitation Platform for In-Home Therapy of Hand-Arm Function Post Stroke: Feasibility Study. PM and R, 13(1), 45–54. https://doi.org/10.1002/pmrj.12354
- van der Meer, H. A., Doomen, A., Visscher, C. M., Engelbert, R. H. H., Nijhuis-van der Sanden, M. W. G., & Speksnijder, C. M. (2022). The additional value of e-Health for patients with a temporomandibular disorder: a mixed methods study on the perspectives of orofacial physical therapists and patients. Disability and Rehabilitation: Assistive Technology, 0(0), 1-19. https://doi.org/10.1080/17483107.2022.2094000
- van Tilburg, M., Kloek, C., Staal, J. B., Bossen, D., & Veenhof, C. (2022). Feasibility of a stratified blended physiotherapy intervention for patients with non-specific low back pain: a mixed methods study. Physiotherapy Theory and Practice, 38(2), 286–298. https://doi.org/10.1080/09593985.2020.1756015
- Vorrink, S., Huisman, C., Kort, H., Troosters, T., & Lammers, J. W. (2017). Perceptions of patients with chronic obstructive pulmonary disease and their physiotherapists regarding the use of an eHealth intervention. JMIR Human Factors, 4(3). https://doi.org/10.2196/humanfactors.7196
- Warland, A., Paraskevopoulos, I., Tsekleves, E., Ryan, J., Nowicky, A., Griscti, J., Levings, H., & Kilbride, C. (2019). The feasibility, acceptability and preliminary efficacy of a low-cost, virtual-reality based, upper-limb stroke rehabilitation device: a mixed methods study. Disability and Rehabilitation, 41(18), 2119–2134. https://doi.org/10.1080/09638288.2018.1459881
- Wittmeier, K. D. M., Hammond, E., Tymko, K., Burnham, K., Janssen, T., Pablo, A. J., Russell, K., Pierce, S., Costello, C., & Protudjer, J. L. P. (2022). “Another Tool in Your Toolkit”: Pediatric Occupational and Physical Therapists’ Perspectives of Initiating Telehealth during the COVID-19 Pandemic. Physical and Occupational Therapy in Pediatrics, 42(5), 465–481. https://doi.org/10.1080/01942638.2022.2065898
- Ziani, M., Trépanier, E., & Goyette, M. (2022). Voices of Teens and Young Adults on the Subject of Teleconsultation in the COVID-19 Context. Journal of Patient Experience, 9. https://doi.org/10.1177/23743735221092565
- Zorginstituut Nederland. (2021). AQUA-Leidraad (voorheen Leidraad voor kwaliteitsstandaarden). https://www.zorginzicht.nl/ontwikkeltools/ontwikkelen/aqua-leidraad
B.4 Samen beslissen rondom de inzet van zorg op afstand
Aanbevelingen
Maak beslissingen rondom de inzet van zorg op afstand altijd samen met de patiënt. Houd hierbij rekening met de volgende aandachtspunten:
- Leg aan de patiënt uit wat je bedoelt met zorg op afstand, en geef voorbeelden van de verschillende vormen en de voor- en nadelen per vorm (zie module B.2). Leg uit dat zorg op afstand een volwaardig onderdeel van het behandeltraject is.
- Potentiële voordelen van zorg op afstand kunnen zijn: vergroten van eigen regie en zelfmanagement, betere integratie van therapie in dagelijks leven en eigen context, betere toegang tot (specialistische) fysio/oefentherapeutische zorg, geen of minder reistijd en reiskosten, continuïteit van de behandeling, bij videoconsulten voelt de patiënt zich mogelijk thuis veiliger of vrijer, bij het gebruik van apps en wearables ontstaat er mogelijk een beter inzicht in eigen behandelproces.
- Potentiële nadelen van zorg op afstand kunnen zijn: minder persoonlijk contact, gemis van peer support en gemis van fysiek contact.
- Inventariseer wat de verwachtingen van de patiënt rondom zorg op afstand zijn, en geef uw eigen verwachtingen aan.
- Bespreek eventuele onzekerheden en misvattingen van patiënten over zorg op afstand, en neem deze waar mogelijk weg.
- Voer een open gesprek en betrek zo nodig andere zorgprofessionals, eventuele partner of mantelzorger.
- Bespreek de eventuele inzet van zorg op afstand op verschillende momenten in het behandeltraject: aan het begin, op het moment dat er tijdens het behandeltraject iets verandert dat maakt dat een andere vorm van zorg de voorkeur heeft, en op het moment dat de behandeling geëvalueerd wordt.
- Probeer een indruk te krijgen van onderstaande persoonlijke aspecten van de patiënt en of deze aspecten beïnvloedbaar zijn, en bepaal op basis daarvan of zorg op afstand geschikt is voor de patiënt en zo ja, in welke vorm(en):
- de hulpvraag;
- de behandeldoelen;
- het type klacht;
- de persoonlijke voorkeur van de patiënt;
- eerdere ervaringen, wensen en behoeften van de patiënt;
- of de patiënt openstaat voor zorg op afstand;
- of de patiënt gemotiveerd is of kan worden;
- of de patiënt toereikende digitale vaardigheden heeft (bijv. in te schatten met een quickscan);
- of de patiënt voldoende taalbegrip heeft;
- of de patiënt voldoende gezondheidsvaardigheden heeft;
- of de patiënt voldoende zelfstandigheid en zelfbekwaamheid heeft;
- of de patiënt toereikende middelen heeft;
- en of de patiënt cognitieve beperkingen of culturele barrières ervaart.
- Laat de patiënt tussentijds de persoonlijke opbrengsten en ervaringen met zorg op afstand inzien. Dit kan bijdragen aan de motivatie om door te gaan met zorg op afstand.
- Wijs de patiënt zo nodig op de ‘helpdesk digitale zorg’ voor ondersteuning bij de inzet van zorg op afstand.
Onderbouwing
Aanleiding
Met zorg op afstand wordt bedoeld: alle zorgactiviteiten tussen patiënt en zorgverleners terwijl die zich niet in eenzelfde fysieke ruimte bevinden. Deze richtlijn richt zich specifiek op vormen van zorg op afstand die zorg in de praktijk geheel of gedeeltelijk vervangen, en niet op vormen die een aanvulling zijn op de reguliere behandeling.
De knelpuntenanalyse (zie de module Auteurs | Ontwikkeling) bracht aan het licht dat het onduidelijk was voor therapeuten hoe ze samen met de patiënt kunnen beslissen over de inzet van zorg op afstand. Het bleek bijvoorbeeld onduidelijk hoe je als therapeut kunt afstemmen op de verwachtingen van patiënten over zorg op afstand, hoe je de behoefte van patiënten in kaart kunt brengen over zorg op afstand, en hoe je de patiënt op een goede manier kunt informeren over het gebruik van zorg op afstand. Deze knelpunten leidden samen tot de uitgangsvraag rondom samen beslissen.
Uitgangsvraag
- Hoe kun je samen met de patiënt tot keuzes komen rondom de inzet van zorg op afstand?
Conclusies op basis van de literatuur en interviews
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. De literatuurstudie en interviews met patiënten en therapeuten geven inzicht in de aspecten die belangrijk zijn bij samen beslissen. Er zijn daarin drie thema’s onderscheiden: de manier waarop samen wordt besloten (inhoud en aanpak), het moment van beslissen, en persoonlijke factoren die meewegen om te bepalen of zorg op afstand geschikt is voor de patiënt.
Rationale van de aanbeveling
Er zijn verschillende aspecten van belang bij samen beslissen. De waarden en voorkeuren van patiënten en therapeuten variëren nauwelijks. Daarom acht de werkgroep het van belang om middels een conditionele aanbeveling samen met de patiënt tot een keuze te komen rondom de inzet van zorg op afstand waarbij de inhoud en de aanpak, de persoonlijke aspecten van de patiënt en het moment van samen beslissen een rol spelen. De werkgroep geeft aan dat de inzet van zorg op afstand altijd als mogelijkheid moet worden geopperd op het moment dat de invulling van het behandeltraject besproken wordt. Ook kan de inzet van zorg op afstand besproken worden als het onverhoopt niet mogelijk is voor patiënt en therapeut om fysiek af te spreken.
De overwegingen (zoals de haalbaarheid en aanvaardbaarheid) die in het proces van bewijs naar aanbeveling zijn genoemd zijn in overeenkomst met de overwegingen uit module B.1.
Literatuur en interviews
Om de uitgangsvraag in deze module te beantwoorden is een ’mixed-methods’-studie uitgevoerd. Er is eerst een kwalitatieve systematische literatuuranalyse uitgevoerd. In semi-gestructureerde interviews met patiënten, fysiotherapeuten en oefentherapeuten is vervolgens gevraagd of de resultaten hiervan herkend werden binnen de Nederlandse context. De resultaten zijn waar nodig aangevuld, op basis van interviews.
Zoekactie van de literatuur
De zoekactie voor literatuur van de uitgangsvraag is gelijk aan de zoekactie die is uitgevoerd voor de uitgangsvragen in module B.1. Van 794 artikelen is het volledige artikel gescreend om na te gaan welke artikelen voldeden aan de inclusiecriteria van de zoekvragen van deze module (zie onderstaande tabel). Deze screening op het volledige artikel leverde 40 relevante artikelen op. Zie Bijlage B.4-1 (opent in nieuw tabblad) voor het stroomdiagram van het inclusieproces.

Karakteristieken geïncludeerde studies
De kenmerken van de geïncludeerde studies zijn weergegeven in Bijlage B.4-2. (opent in nieuw tabblad) De 40 ingesloten studies includeerden patiënten met verschillende aandoeningen, namelijk neurologische aandoeningen, knieartrose, multiple sclerosis, chronische pijn, bronchiëctasie, diverse niet-urgente aandoeningen, musculoskeletale pijn of problemen, hartaandoeningen, bariatrische chirurgie, covid-19, incontinentie, chronische of niet-specifieke lage rugpijn, achillespeestendinopathie, traumatisch hersenletsel en/of ruggenmergletsel, cerebrale parese, COPD, orthopedische aandoeningen, vestibulaire disfunctie, schouderinstabiliteit, schoudergewrichtvervanging, totale knieprothese, beroerte, borstkanker, temporomandibulaire aandoening, en Rett-syndroom .
De studies zijn uitgevoerd in Canada, de Verenigde Staten van Amerika, Australië, Nieuw-Zeeland, Saudi-Arabië, Koeweit, Nigeria, India, Noorwegen, Portugal, het Verenigd Koninkrijk, Spanje, Nederland, Frankrijk, Zweden, en Ierland. In 14 studies bestond de interventie uit gedeeltelijke zorg op afstand (twee of meer sessies fysiek), in de overige 26 studies vond de interventie geheel op afstand plaats. In 9 studies was er tijdens de behandeling alleen synchroon contact tussen de therapeut en de patiënt, in 4 studies alleen asynchroon contact en in de overige 27 studies was er zowel synchroon als asynchroon contact. De onderzoeksmethode bestond uit interviews (33 studies) of focusgroepstudies (4 studies), of een combinatie van interviews en focusgroepstudies (3 studies). Het perspectief lag bij de patiënt (20 studies), de fysio- of ergotherapeut (8 studies), patiënten en fysiotherapeuten (5 studies) of anders (7 studies). In totaal namen er 391 patiënten, 140 fysio- of ergotherapeuten en 96 anderen (o.a. verpleegkundigen, managers van verzekeringsdiensten, docenten) deel aan interviews of focusgroepen in de studies.
De leeftijd van de patiënten varieerde tussen 14 en 76 jaar en de leeftijd van de fysio- of ergotherapeuten varieerde tussen 24 en 83 jaar.
Interviews
Een onderzoeker met ervaring in kwalitatief onderzoek nam semi-gestructureerde interviews af bij 8 fysio-/oefentherapeuten en 7 patiënten. De therapeuten zijn geworven door het KNGF en de VvOCM via de zogenaamde ‘regioadviseurs’ die contacten onderhouden met de leden; daarnaast zijn nieuwsbrieven en social media ingezet bij de werving. Patiënten zijn geworven door Patiëntenfederatie Nederland. Om maximale variatie te verkrijgen in patiëntkarakteristieken, is doelgericht geworven. De belangrijkste criteria hiervoor waren het opleidingsniveau van de patiënt en de ervaring met zorg op afstand (positief versus negatief).
Karakteristieken van geïnterviewde therapeuten
Bij de interviews die voor deze module zijn uitgevoerd is gesproken 6 fysiotherapeuten en 2 oefentherapeuten: 7 vrouwen en 1 man. De leeftijd varieerde van 31 tot 55 jaar. Vier van de geïnterviewden hadden een master afgerond (2 master geriatriefysiotherapie, 2 master manueel therapie). De ervaring van de geïnterviewden met fysio- en/of oefentherapie op afstand was voor 4 positief, voor 1 negatief en voor 3 zowel positief als negatief.
Karakteristieken van geïnterviewde patiënten
In totaal zijn voor deze module 7 patiënten geïnterviewd: 4 vrouwen en 3 mannen. De leeftijd varieerde van 32 tot 72 jaar. De hoogst afgeronde opleiding was lagere school (n=1), middelbaar algemeen onderwijs (n=1), middelbaar beroepsonderwijs (n=2), hoger beroepsonderwijs (n=1), wetenschappelijk onderwijs (n=1) en postacademisch onderwijs (n=1). Hun ervaring met fysio- en/of oefentherapie op afstand was voor 2 positief, voor 3 zowel positief als negatief en voor 2 negatief.
Data-extractie
Literatuuranalyse
De resultatensecties van de geïncludeerde artikelen zijn gecodeerd in drie stappen in Atlas.ti 23. Gestart is met open codering, Vervolgens heeft één onderzoeker de codes samengebracht tot categorieën via axiale codering. Selectieve codering heeft geleid tot overkoepelende thema’s en een beschrijving van de resultaten per uitgangsvraag. Zie Bijlage B.4-3 (opent in nieuw tabblad) voor de definitieve codeboom van het kwalitatieve literatuuronderzoek. Hierin staan de codes per uitgangsvraag weergegeven. Ook is inzichtelijk gemaakt welke artikelen resultaten leverden voor de uitgangsvraag in deze module. 15 artikelen leverden input voor de uitgangsvraag deze bij module. Een uitgebreid overzicht hiervan is te vinden in het Excel-bestand ‘UV3, 4, 5 – Artikelen per uitgangsvraag’. Daarnaast is inzichtelijk gemaakt welke codes voortkwamen uit welk artikel, onderverdeeld in de overige uitgangsvragen. Een uitgebreid overzicht hiervan is te vinden in het Excel-Bestand ‘UV3, 4, 5 – Codes per artikel’.
Beide Excel-bestanden zijn op te vragen bij de Kerngroep. Op basis van de overkoepelende thema’s en axiale codes is een interviewleidraad voor fysio-/oefentherapeuten en patiënten opgesteld (zie Bijlage B.4-4 (opent in nieuw tabblad)).
Kwalitatieve analyse
De interviews zijn opgenomen en na afloop woordelijk getranscribeerd. De transcripten zijn gecodeerd in drie stappen in Atlas.ti 23. Gestart is met codering, gebruikmakend van de codeboom uit het kwalitatieve literatuuronderzoek (Bijlage B.4-3 (opent in nieuw tabblad)). Aan deze codeboom zijn codes toegevoegd, die nog niet uit het kwalitatieve literatuuronderzoek naar voren waren gekomen. Zie Bijlage B.4-5 (opent in nieuw tabblad) voor de additionele codes uit de interviews. Dit heeft geleid tot een uitbreiding van de codeboom die volgde uit het kwalitatieve literatuuronderzoek. Bijlage B.4-6 (opent in nieuw tabblad) bevat de definitieve codeboom, waarin de codering van het kwalitatieve literatuuronderzoek en de interviews zijn gecombineerd. Vervolgens hebben twee onderzoekers gezamenlijk de codes samengebracht tot categorieën via axiale codering. Selectieve codering heeft geleid tot overkoepelende thema’s en een beschrijving van de resultaten per uitgangsvraag.
Resultaten kwalitatieve analyse
De resultaten van de systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews worden in deze paragraaf samengevat. De resultaten geven inzicht in de aspecten die belangrijk zijn om samen te beslissen. Deze aspecten zijn ingedeeld in drie thema’s, namelijk inhoud en aanpak (wat/hoe), moment (wanneer), en betrokkenen (wie).
Inhoud en aanpak.
Om samen tot een keuze te komen over de inzet van zorg op afstand is het van belang te weten wat er besproken moet worden (inhoud) en hoe dat gedaan kan worden (aanpak). Uit de literatuur en de interviews komt naar voren komen dat het bespreken van voor- en nadelen over zorg op afstand kan helpen het vertrouwen en de acceptatie van zorg op afstand te vergroten. Daarnaast geven therapeuten aan dat het nodig is om onzekerheden van patiënten te bespreken en eventuele misvattingen over zorg op afstand weg te nemen. Voorbeelden hiervan zijn dat de therapeut in het huis van de patiënt kan kijken (privacyschending), of dat de patiënt zich niet kan identificeren met de persoon in een opgenomen video. Therapeuten geven daarnaast aan dat het belangrijk is om ruimte te bieden voor de mening van patiënten over de inzet van zorg op afstand. In lijn daarmee, blijkt het belangrijk om van tevoren te inventariseren wat de verwachtingen rondom zorg op afstand zijn, zodat zowel therapeut als patiënt weten waar ze aan toe zijn.
Sommige patiënten blijken aanvankelijk sceptisch tegenover zorg op afstand te staan, door de angst voor gebrek aan fysiek en visueel contact, of het verwachte gebrek aan vaardigheden. Na afloop blijken velen positief verrast, doordat zorg op afstand makkelijker blijkt dan gedacht, het niveau van inspanning gelijk blijkt aan fysieke behandelingen, en het gebrek aan fysiek en visueel contact geen probleem blijkt te zijn. Daarnaast blijkt dat het inzien van de eigen therapietrouw patiënten motiveert om oefeningen te doen.
De therapeut kan in samenspraak met de patiënt beslissen of de situatie geschikt is om zorg op afstand in te zetten. Dit hangt onder andere af van de digitale vaardigheden, capaciteiten, en middelen van de patiënt. Ook moet de patiënt openstaan voor de inzet van zorg op afstand en moet het passen bij het behandeldoel.
Therapeuten geven aan dat het wenselijk is om een tool te gebruiken om samen met de patiënt te bepalen welke aspecten een bevorderende en welke aspecten een belemmerende rol spelen bij de inzet van zorg op afstand. Met zo’n tool kan een therapeut makkelijk inzichtelijk krijgen of een patiënt klaar is voor het gebruik van zorg op afstand, wat de behoeften van de patiënt zijn en of de patiënt hulp nodig heeft bij de inzet van zorg op afstand.
Ook wijst één van de therapeuten op de ‘helpdesk digitale zorg’. Als organisatie kun je je aansluiten bij deze helpdesk, waarna al je patiënten bij de helpdesk hulp mogen vragen bij de inzet van zorg op afstand.
Moment
Er zijn vier momenten waarop samen met de patiënt tot keuzes gekomen kan worden rondom de inzet van zorg op afstand:
- als het behandeltraject besproken wordt;
- als de behandeling geëvalueerd wordt;
- als digitale zorg niet passend blijkt en overgeschakeld moet worden op fysieke zorg;
- als het voor de patiënt onverhoopt niet mogelijk is om naar de praktijk te komen en ad hoc overgegaan wordt tot een online afspraak.
Daarbij komt naar voren dat het belangrijk is om flexibel te zijn bij de inzet van zorg op afstand. Therapeuten geven aan dat een online overleg over het algemeen makkelijker in te plannen is dan een fysiek overleg.
Betrokkenen
Therapeuten geven aan dat de voorkeur van de patiënt het zwaarst weegt en dat de keuze voor zorg op afstand daarom altijd samen met de patiënt gemaakt moet worden. Het is namelijk belangrijk dat de patiënt gemotiveerd is om met zorg op afstand aan de slag te gaan en dat therapeuten rekening houden met de wensen en behoeften van de patiënt. Therapeuten geven aan dat het belangrijk is een open gesprek te voeren en zorg op afstand niet aan patiënten op te leggen.
Therapeuten geven daarnaast aan dat zorg op afstand altijd als mogelijkheid besproken zou moeten worden met de patiënt. Tegelijkertijd geven ze aan dat ze het nog niet standaard als onderdeel van het gesprek met de patiënt meenemen.
Ook wordt genoemd dat er ongelijkheid kan optreden bij de inzet van zorg op afstand. Zo kan slechts een deel van de patiënten gebruik maken van zorg op afstand, namelijk patiënten met voldoende financiële middelen om benodigdheden voor zorg op afstand aan te schaffen, oudere patiënten die hulp van kleinkinderen krijgen en patiënten met voldoende intellectuele capaciteiten.
De therapeut speelt een rol in het duiden van de resultaten van een wearable of app. Zo kunnen ze doorvragen naar ervaringen van de patiënt en de resultaten interpreteren.
Criteria voor het formuleren van de aanbevelingen
Van bewijs naar aanbeveling
Er zijn internationaal erkende criteria gehanteerd voor het beoordelen van het bewijs dat ten grondslag ligt aan de aanbevelingen. Dit zijn de gewenste effecten, ongewenste effecten, kwaliteit van bewijs, waarden en voorkeuren van patiënten, balans gewenste en ongewenste effecten, economische overwegingen en kosteneffectiviteit, gelijkheid, aanvaardbaarheid en ten slotte haalbaarheid. Deze criteria, evenals de overige overwegingen die de werkgroep formuleerde, bepalen de sterkte van de aanbeveling.
Gewenste effecten
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen gewenste effecten geformuleerd.
Ongewenste effecten
De werkgroep is van mening dat er geen ongewenste effecten te verwachten zijn bij samen beslissen als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Kwaliteit van bewijs
De systematische literatuuranalyse van kwalitatieve en ‘mixed-methods’-studies en semi-gestructureerde interviews leveren geen directe input voor de bewijskracht of effecten voor het beantwoorden van de uitgangsvraag. Hierdoor heeft de werkgroep geen kwaliteit van bewijs geformuleerd.
Waarden en voorkeuren van patiënten
De werkgroep beoordeelt dat patiënten grote waarde hechten aan samen beslissen en dat daar weinig variatie in zit tussen patiënten.
De werkgroep beaamt dat de keuze voor zorg op afstand altijd samen met de patiënt gemaakt moet worden. Daarbij dient rekening gehouden te worden met de wensen en behoeften van de patiënt. Een open gesprek tussen therapeut en patiënt is van belang. Er moet worden voorkomen dat zorg op afstand aan patiënten wordt opgelegd.
Belangrijke aspecten waar rekening mee moet worden gehouden bij de inzet van zorg op afstand zijn het type klacht en de hulpvraag. Daarnaast hebben patiënten een persoonlijke voorkeur. Sommigen gaan ervan uit dat er fysiek wordt behandeld omdat dat de gewoonte is en dat daarom niet altijd aan zorg op afstand als behandelmogelijkheid wordt gedacht.
De motivatie van de patiënt is ook een belangrijk aspect; zo is het van belang na te gaan hoeveel tijd patiënten aan de behandeling willen besteden en hoe gemotiveerd ze zijn om zelfstandig aan de slag te gaan met hun herstel. De werkgroep beaamt het belang van de zelfstandigheid en zelfbekwaamheid van de patiënt.
Veiligheid is ook een belangrijk aspect. Met name bij een kwetsbare patiënt dient de veiligheid meegewogen te worden. Oefeningen kunnen worden aangepast of er kan bijvoorbeeld (mantel)zorg worden betrokken.
Leeftijd bleek in de meeste gevallen niet direct van invloed op de keuze voor zorg op afstand.
Andere aspecten die van invloed zijn op de overweging van zorg op afstand zijn: digitale vaardigheden, taalbegrip/accent, culturele barrières en cognitieve beperkingen/intelligentie.
Uit het literatuuronderzoek en de interviews blijkt dat een deel van de patiënten eerst sceptisch tegenover zorg op afstand staat, door de angst voor gebrek aan persoonlijk contact, of het verwachte gebrek aan benodigde vaardigheden voor de inzet van zorg op afstand. Velen blijken na gebruik van zorg op afstand positief verrast. Dit bevestigt dat zorg op afstand altijd als keuze besproken zou moeten worden met patiënten.
Balans gewenste en ongewenste effecten
De werkgroep acht het belangrijk om samen met de patiënt tot keuzes te komen rondom de inzet van zorg op afstand voor een succesvolle behandeling wanneer fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen. Hierbij zijn geen ongewenste effecten te verwachten.
Economische overwegingen en kosteneffectiviteit
De werkgroep verwacht geen extra kosten bij het samen met de patiënt tot keuzes komen rondom de inzet van zorg op afstand als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Gelijkheid
De werkgroep verwacht dat het samen met de patiënt tot keuzes komen geen invloed heeft op gelijkheid als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
Aanvaardbaarheid
De werkgroep beoordeelt dat het samen met de patiënt tot keuzes komen rondom de inzet van zorg op afstand aanvaardbaar is als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen.
De werkgroep oordeelt dat het aanvaardbaar is om alleen de vormen van zorg op afstand met de patiënt te bespreken die de therapeut ter beschikking heeft. Vormen van zorg op afstand bespreken die wel bestaan, maar in die praktijk niet mogelijk zijn vindt de werkgroep niet nodig gezien de uitkomsten van module B.1 over meerwaarde. Het uitgangspunt moet hierbij wel zijn om de meest passende zorg te bieden. Mocht de therapeut op de hoogte zijn van een beter passende vorm van zorg op afstand, of heeft de patiënt de voorkeur voor een specifieke vorm van zorg op afstand, en biedt de therapeut deze vorm niet aan, dan dient de therapeut de opties (alternatieven, alsnog aanschaffen, of doorverwijzen) te bespreken met de patiënt en samen een definitieve keuze te maken.
Haalbaarheid
Het samen met de patiënt tot keuzes komen rondom de inzet van zorg op afstand wordt door de werkgroep als realistisch beoordeeld.
De werkgroep geeft aan dat het volledig potentieel van samen beslissen nog niet benut wordt. Dit heeft te maken met de haalbaarheid om alle opties rondom zorg op afstand te bespreken (tijd, geld). Een mogelijkheid is om alleen de opties te bespreken die de therapeut aanbiedt, dat maakt het haalbaarder vergeleken met het bespreken van alle opties op het gebied van zorg op afstand.
Additionele overwegingen
De werkgroep is van mening dat de volgende overwegingen ook van belang zijn om samen te beslissen als fysieke zorg (gedeeltelijk) door zorg op afstand is vervangen:
- Voor- en nadelen over zorg op afstand bespreken kan helpen bij het vertrouwen in en de acceptatie van zorg op afstand te vergroten. Voordelen van zorg op afstand die door patiënten genoemd werden zijn: betere toegang tot (specialistische) zorg (ook bij weinig vergoeding), geen reistijd en reiskosten, doorwerking van behandeling na afsluiting, betere integratie in dagelijks leven/eigen context, continuïteit van de behandeling en beter inzicht in eigen behandelproces. Genoemde nadelen zijn: mogelijk minder fysieke manipulatie/mobilisatie, gemis van peer support en sociaal contact. Meer eigen regie in het herstel werd als voordeel en als nadeel gezien door patiënten. Therapeuten zagen het vergroten van eigen regie en zelfredzaamheid van de patiënt juist als belangrijk voordeel. De werkgroep beaamt dit.
- Onzekerheden van patiënten bespreken en eventuele misvattingen over zorg op afstand wegnemen. Voorbeelden van onzekerheden zijn dat de therapeut in het huis van de patiënt kan kijken, of dat de patiënt zich niet kan identificeren met de persoon in een opgenomen video.
- Ruimte bieden voor de mening van patiënten over de inzet van zorg op afstand.
- Verwachtingen inventariseren rondom zorg op afstand, zodat zowel therapeut als patiënt weten waar ze aan toe zijn.
- De rol van de therapeut bij samen beslissen ligt in het duiden van de resultaten van een wearable of app. Voorbeelden zijn het doorvragen naar ervaringen van de patiënt en het interpreteren van de resultaten.
- De mogelijkheden van de patiënt zijn van belang: zij geven aan dat soms een online overleg makkelijker in te plannen kan zijn dan een fysiek overleg.
Momenten waarop samen met de patiënt tot keuzes gekomen kan worden rondom de inzet van zorg op afstand, zijn:
- wanneer het behandeltraject besproken wordt;
- wanneer de behandeling geëvalueerd wordt;
- wanneer blijkt dat zorg op afstand niet passend is en overgeschakeld moet worden op fysieke zorg;
- wanneer de patiënt onverhoopt niet naar de praktijk kan komen en ad hoc telefonisch of via videobellen afgesproken wordt.
Op elk moment is het belangrijk dat de therapeut flexibel is bij de inzet van zorg op afstand.
Kennislacunes
De werkgroep heeft geen kennislacunes opgesteld.
- Abramsky, H., Kaur, P., Robitaille, M., Taggio, L., Kosemetzky, P. K., Foster, H., Gibson, B. E., Bergeron, M., & Jachyra, P. (2018). Patients’ perspectives on and experiences of home exercise programmes delivered with a mobile application. Physiotherapy Canada, 70(2), 171–178. https://doi.org/10.3138/ptc.2016-87
- Akl EA, Welch V, Pottie K, Eslava-Schmalbach J, Darzi A, S. I., Katikireddi SV, Singh J Murad MH, Meerpohl, J, Stanev R, Lang E, Matovinovic E, Shea B, Agoritsas T, Alexander PE, Snellman A, Brignardello-Petersen R, Gloss D, Thabane L, Shi C, Stein AT, Sharaf R, Briel M, Guyatt G, Schunemann H, Tugwell P. (2017). GRADE equity guidelines 2: considering health equity in GRADE guideline development: equity extension of the guideline development checklist. J Clin Epidemiol, 90, 68–75. https://doi.org/10.1016/j.jclinepi.2017.01.017
- Albahrouh, S. I., & Buabbas, A. J. (2021). Physiotherapists’ perceptions of and willingness to use telerehabilitation in Kuwait during the COVID-19 pandemic. BMC Medical Informatics and Decision Making, 21(1). https://doi.org/10.1186/s12911-021-01478-x
- Alrushud, A., Alamam, D., Alharthi, A., Shaheen, A., Alotaibi, N., AlSabhan, R., Alharbi, S., Ali, N., Mohammed, E., & Sweeh, J. (2022). Physical therapists’ perceptions of and satisfaction with delivering telerehabilitation sessions to patients with knee osteoarthritis during the Covid-19 pandemic: Preliminary study. Musculoskeletal Care, 20(4), 926–936. https://doi.org/10.1002/msc.1666
- Barton, C. J., Ezzat, A. M., Merolli, M., Williams, C. M., Haines, T., Mehta, N., & Malliaras, P. (2022). “It’s second best”: A mixed-methods evaluation of the experiences and attitudes of people with musculoskeletal pain towards physiotherapist delivered telehealth during the COVID-19 pandemic. Musculoskeletal Science and Practice, 58. https://doi.org/10.1016/j.msksp.2021.102500
- Bernal-Utrera, C., Anarte-Lazo, E., De-La-barrera-aranda, E., Fernandez-Bueno, L., Saavedra-Hernandez, M., Gonzalez-Gerez, J. J., Serrera-Figallo, M. A., & Rodriguez-Blanco, C. (2021). Perspectives and attitudes of patients with covid-19 toward a telerehabilitation programme: A qualitative study. International Journal of Environmental Research and Public Health, 18(15). https://doi.org/10.3390/ijerph18157845
- Brennan, L., Kessie, T., & Caulfield, B. (2020). Patient experiences of rehabilitation and the potential for an mhealth system with biofeedback after breast cancer surgery: Qualitative study. JMIR MHealth and UHealth, 8(7). https://doi.org/10.2196/19721
- Buabbas, A. J., Albahrouh, S. E., Alrowayeh, H. N., & Alshawaf, H. (2022). Telerehabilitation during the COVID-19 Pandemic: Patients and Physical Therapists’ Experiences. Medical Principles and Practice, 31(2), 156–164. https://doi.org/10.1159/000523775
- Cartledge, S., Rawstorn, J. C., Tran, M., Ryan, P., Howden, E. J., & Jackson, A. (2022). Telehealth is here to stay but not without challenges: a consultation of cardiac rehabilitation clinicians during COVID-19 in Victoria, Australia. European Journal of Cardiovascular Nursing, 21(6), 548–558. https://doi.org/10.1093/eurjcn/zvab118
- Casillas, A., Valdovinos, C., Wang, E., Abhat, A., Mendez, C., Gutierrez, G., Portz, J., Brown, A., & Lyles, C. R. (2022). Perspectives from leadership and frontline staff on telehealth transitions in the Los Angeles safety net during the COVID-19 pandemic and beyond. Frontiers in Digital Health, 4. https://doi.org/10.3389/fdgth.2022.944860
- Chen, Y., Chen, Y., Zheng, K., Dodakian, L., See, J., Zhou, R., Chiu, N., Augsburger, R., McKenzie, A., & Cramer, S. C. (2020). A qualitative study on user acceptance of a home-based stroke telerehabilitation system. Topics in Stroke Rehabilitation, 27(2), 81–92. https://doi.org/10.1080/10749357.2019.1683792
- Damhus, C. S., Emme, C., & Hansen, H. (2018). Barriers and enablers of COPD telerehabilitation – A frontline staff perspective. International Journal of COPD, 13, 2473–2482. https://doi.org/10.2147/COPD.S167501
- Eiken, A. G., Nordanger, D., Nes, L. S., & Varsi, C. (2022). Patients’ Experiences of Using an eHealth Pain Management Intervention Combined With Psychomotor Physiotherapy: Qualitative Study. JMIR Formative Research, 6(3). https://doi.org/10.2196/34458
- Eriksson, L., Lindström, B., & Ekenberg, L. (2011). Patients’ experiences of telerehabilitation at home after shoulder joint replacement. Journal of Telemedicine and Telecare, 17(1), 25–30. https://doi.org/10.1258/jtt.2010.100317
- Firet, L., Teunissen, T. A. M., Kool, R. B., van Doorn, L., Aourag, M., Lagro-Janssen, A. L. M., & Assendelft, W. J. J. (2021). Women’s adoption of a web-based intervention for stress urinary incontinence: a qualitative study. BMC Health Services Research, 21(1). https://doi.org/10.1186/s12913-021-06585-z
- Geraldo, A., Dores, A. R., Carvalho, I. P., Guerreiro, S., Castro-Caldas, A., & Barbosa, F. (2022). At-distance neurocognitive rehabilitation during COVID-19 pandemic: A first glance of patients’ perspectives about the process and an online platform. Applied Neuropsychology:Adult. https://doi.org/10.1080/23279095.2022.2100993
- Gilbert, A. W., Jaggi, A., & May, C. R. (2019). What is the acceptability of real time 1:1 videoconferencing between clinicians and patients for a follow-up consultation for multi-directional shoulder instability? Shoulder and Elbow, 11(1), 53–59. https://doi.org/10.1177/1758573218796815
- Hasani, F., Malliaras, P., Haines, T., Munteanu, S. E., White, J., Ridgway, J., Nicklen, P., Moran, A., & Jansons, P. (2021). Telehealth sounds a bit challenging, but it has potential: participant and physiotherapist experiences of gym-based exercise intervention for Achilles tendinopathy monitored via telehealth. BMC Musculoskeletal Disorders, 22(1). https://doi.org/10.1186/s12891-020-03907-w
- Higgins JPT, & Green S. (2011). Cochrane Handbook for Systematic Reviews of Interventions. The Cochrane Collaborations; 2011 [updated March 2011].
- Hoaas, H., Andreassen, H. K., Lien, L. A., Hjalmarsen, A., & Zanaboni, P. (2016). Adherence and factors affecting satisfaction in long-term telerehabilitation for patients with chronic obstructive pulmonary disease: A mixed methods study eHealth/ telehealth/ mobile health systems. BMC Medical Informatics and Decision Making, 16(1). https://doi.org/10.1186/s12911-016-0264-9
- Jassil, F. C., Richards, R., Carnemolla, A., Lewis, N., Montagut-Pino, G., Kingett, H., Doyle, J., Kirk, A., Brown, A., Chaiyasoot, K., Devalia, K., Parmar, C., & Batterham, R. L. (2022). Patients’ views and experiences of live supervised tele-exercise classes following bariatric surgery during the COVID-19 pandemic: The BARI-LIFESTYLE qualitative study. Clinical Obesity, 12(2). https://doi.org/10.1111/cob.12499
- Kairy, D., Tousignant, M., Leclerc, N., Côté, A. M., & Levasseur, M. (2013). The patient’s perspective of in-home telerehabilitation physiotherapy services following total knee arthroplasty. International Journal of Environmental Research and Public Health, 10(9), 3998–4011. https://doi.org/10.3390/ijerph10093998
- Knox, K. B., Nickel, D., Donkers, S. J., & Paul, L. (2022). Physiotherapist and participant perspectives from a randomized-controlled trial of physiotherapist-supported online vs. paper-based exercise programs for people with moderate to severe multiple sclerosis. Disability and Rehabilitation. https://doi.org/10.1080/09638288.2022.2055159
- Lawford, B. J., Delany, C., Bennell, K. L., & Hinman, R. S. (2018). “I was really sceptical…But it worked really well”: a qualitative study of patient perceptions of telephone-delivered exercise therapy by physiotherapists for people with knee osteoarthritis. Osteoarthritis and Cartilage, 26(6), 741–750. https://doi.org/10.1016/j.joca.2018.02.909
- Lawford, B. J., Delany, C., Bennell, K. L., & Hinman, R. S. (2019). I was really pleasantly surprised: Firsthand experience and shifts in physical therapist perceptions of telephone-delivered exercise therapy for knee osteoarthritis–A qualitative study. Arthritis Care and Research, 71(4), 545–557. https://doi.org/10.1002/acr.23618
- Lee, A. L., Tilley, L., Baenziger, S., Hoy, R., & Glaspole, I. (2022). The Perceptions of Telehealth Physiotherapy for People with Bronchiectasis during a Global Pandemic-A Qualitative Study. Journal of Clinical Medicine, 11(5). https://doi.org/10.3390/jcm11051315
- Lotan, M., Ippolito, E., Favetta, M., & Romano, A. (2021). Skype Supervised, Individualized, Home-Based Rehabilitation Programs for Individuals With Rett Syndrome and Their Families – Parental Satisfaction and Point of View. Frontiers in Psychology, 12. https://doi.org/10.3389/fpsyg.2021.720927
- Martínez De La Cal, J., Fernández-Sánchez, M., Matarán-Peñarrocha, G. A., Hurley, D. A., Castro-Sánchez, A. M., & Lara-Palomo, I. C. (2021). Physical Therapists’ Opinion of E-Health Treatment of Chronic Low Back Pain. Public Health, 18, 1889. https://doi.org/10.3390/ijerph
- Odole, A. C., Afolabi, K. O., Ushie, B. A., & Odunaiya, N. A. O. (2020). Views of physiotherapists from a low resource setting about physiotherapy at a distance: a qualitative study. European Journal of Physiotherapy, 22(1), 14–19. https://doi.org/10.1080/21679169.2018.1549272
- Pahwa, P. K., Sharma, S., & Mani, S. (2021). The Content and Structure of Tele-physiotherapy module (i-TelePT) for the management of children with Cerebral Palsy in an inclusive educational settings: A Qualitative Study. In European Journal of Molecular & Clinical Medicine, 8(3).
- Palazzo, C., Klinger, E., Dorner, V., Kadri, A., Thierry, O., Boumenir, Y., Martin, W., Poiraudeau, S., & Ville, I. (2016). Barriers to home-based exercise program adherence with chronic low back pain: Patient expectations regarding new technologies. Annals of Physical and Rehabilitation Medicine, 59(2), 107–113. https://doi.org/10.1016/j.rehab.2016.01.009
- Pollock, A., D’Cruz, K., Scheinberg, A., Botchway, E., Harms, L., Amor, D. J., Anderson, V., Bonyhady, B., & Knight, S. (2022). Family-centred care for children with traumatic brain injury and/or spinal cord injury: a qualitative study of service provider perspectives during the COVID-19 pandemic. BMJ Open, 12(6). https://doi.org/10.1136/bmjopen-2021-059534
- Renard, M., Gaboury, I., Michaud, F., & Tousignant, M. (2022). The acceptability of two remote monitoring modalities for patients waiting for services in a physiotherapy outpatient clinic. Musculoskeletal Care, 20(3), 616–624. https://doi.org/10.1002/msc.1622
- Shaw, T., McGregor, D., Brunner, M., Keep, M., Janssen, A., & Barnet, S. (2017). What is eHealth (6)? Development of a conceptual model for ehealth: Qualitative study with key informants. Journal of Medical Internet Research. https://doi.org/10.2196/jmir.8106
- Skolasky, R. L., Kimball, E. R., Galyean, P., Minick, K. I., Brennan, G., McGee, T., Lane, E., Thackeray, A., Bardsley, T., Wegener, S. T., Hunter, S. J., Zickmund, S., & Fritz, J. M. (2022). Identifying Perceptions, Experiences, and Recommendations of Telehealth Physical Therapy for Patients With Chronic Low Back Pain: A Mixed Methods Survey. Archives of Physical Medicine and Rehabilitation, 103(10), 1935–1943. https://doi.org/10.1016/j.apmr.2022.06.006
- Smaerup, M., Grönvall, E., Larsen, S. B., Laessoe, U., Henriksen, J. J., & Damsgaard, E. M. (2017). Exercise gaming–a motivational approach for older adults with vestibular dysfunction. Disability and Rehabilitation: Assistive Technology, 12(2), 137–144. https://doi.org/10.3109/17483107.2015.1104560
- Szturm, T., Imran, Z., Pooyania, S., Kanitkar, A., & Mahana, B. (2021). Evaluation of a Game Based Tele Rehabilitation Platform for In-Home Therapy of Hand-Arm Function Post Stroke: Feasibility Study. PM and R, 13(1), 45–54. https://doi.org/10.1002/pmrj.12354
- van der Meer, H. A., Doomen, A., Visscher, C. M., Engelbert, R. H. H., Nijhuis-van der Sanden, M. W. G., & Speksnijder, C. M. (2022). The additional value of e-Health for patients with a temporomandibular disorder: a mixed methods study on the perspectives of orofacial physical therapists and patients. Disability and Rehabilitation: Assistive Technology, 0(0), 1-19. https://doi.org/10.1080/17483107.2022.2094000
- van Tilburg, M., Kloek, C., Staal, J. B., Bossen, D., & Veenhof, C. (2022). Feasibility of a stratified blended physiotherapy intervention for patients with non-specific low back pain: a mixed methods study. Physiotherapy Theory and Practice, 38(2), 286–298. https://doi.org/10.1080/09593985.2020.1756015
- Vorrink, S., Huisman, C., Kort, H., Troosters, T., & Lammers, J. W. (2017). Perceptions of patients with chronic obstructive pulmonary disease and their physiotherapists regarding the use of an eHealth intervention. JMIR Human Factors, 4(3). https://doi.org/10.2196/humanfactors.7196
- Warland, A., Paraskevopoulos, I., Tsekleves, E., Ryan, J., Nowicky, A., Griscti, J., Levings, H., & Kilbride, C. (2019). The feasibility, acceptability and preliminary efficacy of a low-cost, virtual-reality based, upper-limb stroke rehabilitation device: a mixed methods study. Disability and Rehabilitation, 41(18), 2119–2134. https://doi.org/10.1080/09638288.2018.1459881
- Wittmeier, K. D. M., Hammond, E., Tymko, K., Burnham, K., Janssen, T., Pablo, A. J., Russell, K., Pierce, S., Costello, C., & Protudjer, J. L. P. (2022). “Another Tool in Your Toolkit”: Pediatric Occupational and Physical Therapists’ Perspectives of Initiating Telehealth during the COVID-19 Pandemic. Physical and Occupational Therapy in Pediatrics, 42(5), 465–481. https://doi.org/10.1080/01942638.2022.2065898
- Ziani, M., Trépanier, E., & Goyette, M. (2022). Voices of Teens and Young Adults on the Subject of Teleconsultation in the COVID-19 Context. Journal of Patient Experience, 9. https://doi.org/10.1177/23743735221092565
- Zorginstituut Nederland. (2021). AQUA-Leidraad (voorheen Leidraad voor kwaliteitsstandaarden). https://www.zorginzicht.nl/ontwikkeltools/ontwikkelen/aqua-leidraad

